Различают следующие переломы таранной кости:
I. Изолированные переломы заднего отростка: 1) без смещения; 2) со смещением.
П. Переломы шейки таранной кости: 1) без смещения; 2) с подвывихом в подтаранном суставе; 3) с вывихом тела таранной кости кзади кнаружи.
III. Переломы тела таранной кости: 1) без смещения; 2) компрессионные.
Переломы таранной кости иногда сопровождаются переломами и вывихами пяточной, ладьевидной и других костей предплюсны и плюсны. При переломовывихах таранной кости наблюдаются переломы внутренней лодыжки.
Изолированные переломы заднего отростка таранной кости возникают при резком подошвенном сгибании стопы. Переломы эти бывают без смещения и с небольшим смещением кверху.
Симптомы и распознавание. Характерна боль при давлении на ахиллово сухожилие и при движениях в голеностопном суставе. За перелом отростка таранной кости легко принять часто встречающуюся в этом месте добавочную треугольную косточку. На рентгенограмме в боковой проекции контуры этой косточки и таранной кости ровные, а не зазубренные, как при переломе.
Лечение. При переломе без смещения накладывают гипсовую повязку на стопу и голень. В случаях смещения над ахиллово сухожилие вводят 10-20 мл 1-2% раствора новокаина. Больного кладут на живот и сгибают колено до прямого угла. Помощник производит сильное тыльное сгибание стопы в голеностопном суставе, а хирург в это время давит большими пальцами с обеих сторон от ахиллова сухожилия на смещенный отломок. Затем накладывают гипсовую повязку на стопу и голень. Стопу фиксируют в легком тыльном сгибании. Гипсовую повязку снимают через 3-4 нед. Трудоспособность восстанавливается через 3-5 нед. В некоторых случаях из-за болей может возникнуть необходимость удалить отломившийся задний отросток таранной кости.
Переломы шейки таранной кости чаще всего происходят при чрезмерном и форсированном тыльном сгибании стопы. Шейка таранной кости, упираясь при этом в нижнепередний край большеберцовой кости, раскалывается и образуются два отломка, соответствующие телу и головке таранной кости (перелом шейки таранной кости без смещения). При продолжающемся воздействии силы, направленной на дальнейшее тыльное сгибание стопы, тело таранной кости отделяется от шейки и повертывается во фронтальной плоскости несколько вниз и назад. Плоскость перелома на теле таранной кости устанавливается под углом к плоскости перелома на ее головке (перелом шейки таранной кости с подвывихом в подтаранном суставе). При крайней степени насилия, приводящего стопу к резкому тыльному сгибанию, тело таранной кости полностью отделяется; пяточная кость смещается назад и оказывается зажатой телом таранной кости. Когда стопа вновь принимает положение подошвенного сгибания, тело таранной кости выжимается из вилки голеностопного сустава и лежит над внутренним краем пяточной кости, будучи повернуто так, что плоскость излома обращена кнаружи (перелом шейки таранной кости с вывихом тела кзади и кнаружи). Этому виду перелома обычно сопутствует перелом внутренней лодыжки. Такое смещение сопровождается разрывом задних связок и сумки голеностопного сустава. Вывихнутое кзади и располагающееся позади большеберцовой кости тело таранной кости резко натягивает ахиллово сухожилие и давит на кожу изнутри, что может привести к некрозу. Во избежание образования пролежня на коже и бессосудистого некроза вывихнутого кзади тела таранной кости показано неотложное вправление вывиха.
Симптомы и распознавание. Переломы шейки таранной кости без смещения и без вывиха нередко не распознаются. На тыле стопы ближе к голеностопному суставу и в области ахиллова сухожилия отмечается припухлость. Больные не могут наступить на ногу из-за болей. При надавливании на таранную кость с боков на тыльной поверхности боль усиливается. Особенно болезненно тыльное сгибание стопы. Поколачивание по пятке вызывает боль в области таранной кости.
При вывихе тела таранной кости кзади стопа находится в подошвенном сгибании вследствие натяжения ахиллова сухожилия над задним отломком. Сзади голеностопного сустава, под ахилловым сухожилием, прощупывается отломок; кожа над ним натянута и бледна. Возможно развитие некроза кожи. В некоторых случаях вследствие перерастяжения кожа лопается. Стопа в верхнем отделе и сзади голеностопного сустава деформирована. Движения в голеностопном суставе резко ограничены и болезненны; иногда при движении ощущается костный хруст. Первый палец находится в положении подошвенного сгибания вследствие давления вывихнутой кзади таранной кости на его длинный сгибатель. Отломок может давить на задний большеберцовый нерв или даже повредить его, что проявляется понижением чувствительности на подошве.
Переломы таранной кости без смещения следует дифференцировать от ушибов стопы и растяжения связок голеностопного сустава. Для распознавания большое значение имеют рентгенограммы, снятые в тыльно-подошвенной и боковой проекциях, особенно рентгенограмма в боковой проекции.
Лечение. При переломах шейки таранной кости без смещения накладывают гипсовую повязку до колена, тщательно моделируя ее в области голеностопного сустава и стопы. Больному разрешают ходить с костылями без нагрузки на ногу. Через 6-8 нед гипсовую повязку снимают. Назначают теплые ванны, лечебную гимнастику и массаж. Нагрузка на ногу разрешается через 10-12 нед после травмы, причем обязательно ношение супинатора. Трудоспособность восстанавливается через 2,5-3 мес.
Вправление переломов шейки таранной кости с подвывихом стопы в подтаранном суставе производится под общим или местным обезболиванием. Стопе придают положение сильного подошвенного сгибания; при этом производят сильное давление на переднюю часть стопы ниже места перелома в направлении, обратном смещению. В этом положении фиксируют стопу до колена гипсовой повязкой, которую хорошо моделируют в области свода стопы. Ногу укладывают на шину. При появлении симптомов нарушения кровообращения гипсовую повязку необходимо разрезать. Через 3-4 нед повязку сменяют и фиксируют стопу в том же положении. Через 7 нед стопу осторожно выводят из подошвенного сгибания до прямого угла и опять накладывают гипсовую повязку на срок до 3 мес после травмы. В течение этого периода больной должен ходить на костылях без нагрузки на ногу ввиду опасности несращения таранной кости и развития асептического некроза ее. Назначают физиотерапевтическое лечение, массаж и лечебную гимнастику. Через 3 мес после травмы разрешают ходьбу при помощи костылей с легкой, постепенно нарастающей нагрузкой на ногу. В течение года больной должен носить супинатор или ортопедическую обувь. Трудоспособность восстанавливается через 3,5-4 мес после травмы.

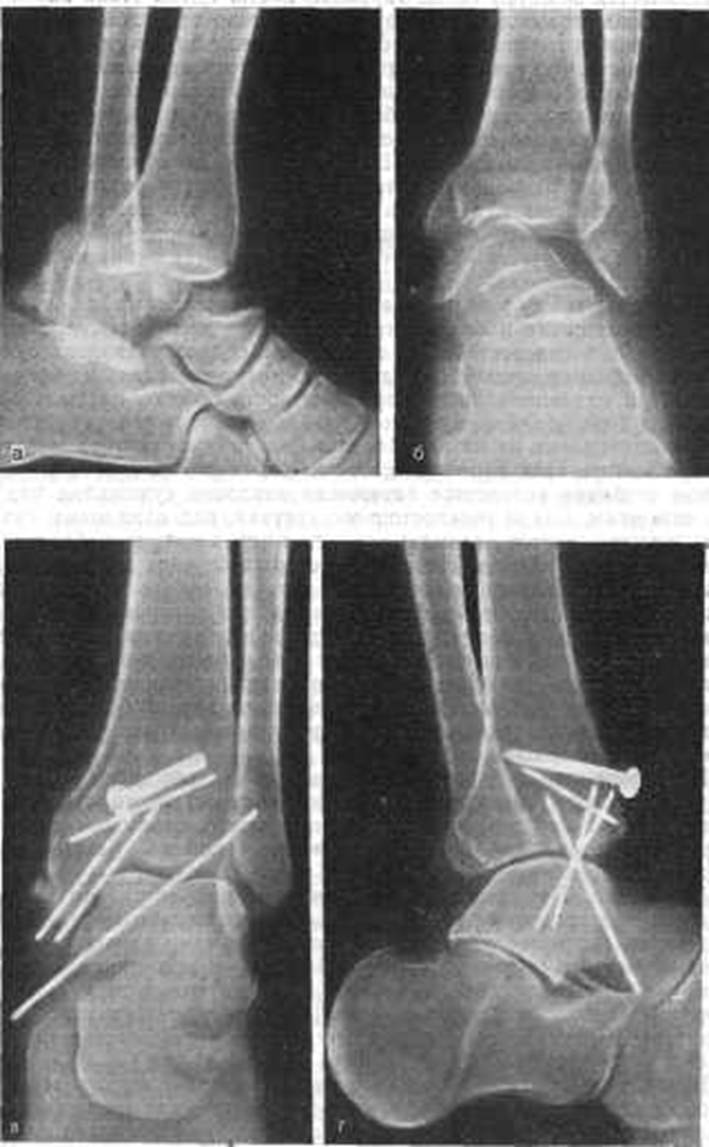
Рис. 208. Перелом шейки таранной кости с вывихом тела кзади и кнутри; перелом внутренней лодыжки и переднего края большеберцовой кости. а, б - до операции; в, г - остеосинтез переднего края большеберцовой кости винтом, внутренней лодыжки и таранной кости спицами.
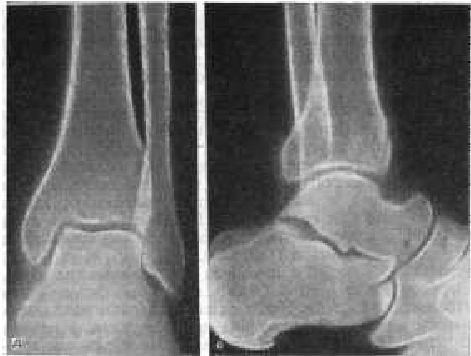
Рис. 208 (продолжение). д, е - после удаления спиц и винта.
Вправление переломов шейки таранной кости с полным вывихом тела кзади и кнутри представляет большие трудности и производится под общим обезболиванием. Положение больного на спине. Коленный сустав согнут под прямым углом. С помощью простыни создается противовытяжение за бедро. Хирург или помощник производит одной рукой вытяжение за пятку, а другой рукой, которая лежит на передней-части стопы, осуществляет сильное тыльное сгибание, одновременно выворачивая тыл стопы внутрь. В этот момент помощник I пальцем сзади у наружного края ахиллова сухожилия оказывает давление на тело таранной кости, стремясь повернуть его кпереди. Хирург осуществляет подошвенное сгибание в голеностопном суставе. После этого накладывают гипсовую повязку в эквинусном положении стопы. Дальнейшее лечение такое же, как описано выше.
В некоторых случаях, когда вправить перелом этим способом не удается, репозицию производят на винтовом аппарате для форсированного одномоментного вытяжения или на ортопедическом столе с приспособлением для растяжения. Спицу или цапку проводят через пяточную кость. Дальнейшие приемы вправления после растяжения голеностопного сустава такие же, как было описано выше.
Оперативное лечение. Показано во всех случаях, когда вправление с удержанием отломков во вправленном состоянии невозможно или не удалось, а также если при вправлении может нарушиться целость кости. При переломах шейки таранной кости с подвывихом ее тела в подтаранном суставе делают передневнутренний разрез длиной 8-9 см, начиная над внутренней лодыжкой, и далее вниз на внутреннюю поверхность таранной и ладьевидной костей. Обнажают место перелома. При сгибании стопы сопоставляют отломки и фиксируют их с помощью одного винта или двух спиц, которые проводят с внутренней поверхности шейки через плоскость излома в тело таранной кости.
При переломах шейки таранной кости с вывихом ее тела кзади и кнутри делают разрез длиной 10-11 см позади внутренней лодыжки. Обнажают заднюю и внутреннюю части большеберцовой кости, сместившееся тело таранной кости и внутреннюю поверхность пяточной кости. Оттянув сухожилия назад, тело таранной кости вправляют при помощи подъемника в момент, когда стопе придают положение тыльного сгибания, отклоняя ее кнаружи. После вправления тела таранной кости стопе придают положение подошвенного сгибания для лучшего сопоставления отломков (рис. 208).
Остеосинтез производят с помощью винта или двух спиц. Если имеется перелом внутренней лодыжки, после репозиции осуществляют также остеосинтез лодыжки. После зашивания раны накладывают гипсовую повязку. Стопу фиксируют под прямым углом, а коленный сустав – под углом 150°. Дальнейшее лечение такое же, как при консервативном методе.
При застарелых переломах шейки таранной кости с вывихом ее тела назад, когда даже оперативное вправление может оказаться невозможным, а также при свежих переломах, если имеется не только вывих тела, но и многооскольчатый перелом, целесообразно произвести артродез голеностопного и по дт ар энного суставов. Удаление таранной кости (астрагалэктомия) дает худшие результаты, ввиду чего этой операции следует избегать.
Переломы (компрессионные) тела таранной кости возникают преимущественно при падении с высоты на стопы, стоящие под прямым углом. Тело таранной кости раздавливается между суставной поверхностью большеберцовой и пяточной костей. В одних случаях смещение отломков отсутствует или имеется лишь небольшое сдавление тела таранной кости, в других – наблюдается значительное разминание его.
Симптомы и распознавание. Чем значительнее повреждение тела таранной кости, тем более выражены симптомы. Отмечаются боль, гематома в области голеностопного сустава и ограничение движений в нем. Поколачивание по пятке вызывает боль в области таранной кости. Диагноз устанавливается на основании рентгенологического исследования.
Лечение. При переломах тела таранной кости без смещения и с раздавливанием ее тела накладывают гипсовую повязку на голень и стопу. Стопу у мужчин фиксируют под углом 90°, у женщин – 95-100°. Больным разрешают ходить с помощью костылей без нагрузки на ногу.
Гипсовую повязку при переломах без смещения или с небольшой компрессией снимают через 2 мес. Затем рекомендуются лечебная гимнастика и физиотерапевтическое лечение. Желательно ношение супинатора. Полная нагрузка разрешается через 3 мес после травмы. Трудоспособность восстанавливается через 3-4 мес.
При переломах со значительным раздроблением тела таранной кости гипсовую повязку снимают не ранее чем через 3-4 мес после травмы. Движения в голеностопном суставе в большинстве случаев не восстанавливаются. Эти больные часто страдают от болей и развивающегося асептического некроза тела таранной кости, а также деформирующего артроза голеностопного и таранно-пяточного суставов.
Оперативное лечение. При тяжелом раздроблении тела таранной кости, когда асептический некроз, деформирующий артроз и боли неминуемы, а восстановление функции исключено, может возникнуть вопрос о первичном артродезе голеностопного и подтаранного суставов, результат которого в этих случаях вполне удовлетворительный. Астрагалэктомия дает худший эффект, и к ней не следует прибегать.
Асептический некроз таранной кости и деформирующий артроз голеностопного и подтаранного суставов после вывихов и переломов таранной кости. Таранную кость питают сосуды, проникающие через тыльную и переднюю поверхности в головку, а через внутреннюю и заднюю поверхности в ее тело. При переломе шейки таранной кости без вывиха кровоснабжение ее тела и головки в большинстве случаев не нарушается. Вывихи таранной кости и переломы шейки с вывихом тела вызывают разрыв сосудов, питающих таранную кость. Вследствие этого может наступить асептический некроз тела таранной кости. При развитии асептическою некроза, а также при компрессионных переломах тела таранной кости, особенно после значительного раздробления, возникает деформирующий артроз голеностопного и подтаранного суставов.
Симптомы и распознавание. Больные жалуются на боли в голеностопном суставе, особенно при ходьбе, вследствие чего они вынуждены пользоваться костылями и палкой. В области голеностопного сустава имеются отеки. Рентгенологически выявляется картина асептического некроза таранной кости и деформирующего артроза.
Лечение. При слабовыраженных клинических симптомах и рентгенологических изменениях следует применять физио- и бальнеотерапию. В более тяжелых случаях нужно предпринять артродез голеностопного и пяточно-таранного суставов.
Переломы пяточной кости в большинстве случаев связаны с вертикальным падением на пятки, в связи с чем нередко бывают двусторонними. Под влиянием силы тяжести тела, действующей через таранную кость на прижатую и фиксированную к земле или полу стопу, уплощается ее продольный свод и сжимается пяточная кость. Таранная кость внедряется в пяточную кость и раскалывает ее на множество отломков. Таким путем происходит компрессионный перелом пяточной кости, сопровождающийся сплющиванием и уменьшением ее высоты. Задняя часть пяточной кости поднимается кверху также вследствие сокращения икроножной мышцы. Помимо того, пяточная кость в результате сокращения подошвенных мышц оттягивается кпереди и укорачивается.
Если провести линию через высшие точки передней и задней частей пяточно-таранного сустава и линию по верхней поверхности бугра пяточной кости, образуется угол, в нормальном состоянии равный 20- 40°, так называемый пяточно-таранный угол (рис. -209). Чем с большей высоты происходит падение, тем значительнее сжатие и уплощение пяточной кости; угол суставной части бугра уменьшается и приближается к нулю.
Переломы пяточной кости нередко сочетаются с повреждением и смещением задней, срединной и передней суставных площадок пяточно-таранного сустава и суставной поверхности пяточно-кубовидного сочленения. Наряду с переломами тела и переднего отростка пяточной кости, сопровождающимися образованием множественных отломков, большой деформацией и уменьшением угла суставной части бугра, наблюдаются переломы пяточной кости без смещения, а также крае вые и изолированные переломы пяточного бугра и отростка, поддерживающего тело таранной кости.
Учитывая, что лечение и прогноз при переломах пяточной кости зависят от степени смещения отломков и уменьшения угла суставной части бугра, а также от повреждения и смещения артикулирующих поверхностей пяточной кости, мы эти два момента положили в основу следующей классификации.
I. Краевые и изолированные переломы без смещения и со смещением: 1) краевой вертикальный перелом внутреннего отростка пяточного бугра; 2) краевой горизонтальный перелом верхней части пяточного бугра – так называемый утиный клюв; 3) изолированный перелом внутреннего отростка пяточной кости, поддерживающего тело таранной кости.
II. Компрессионные переломы пяточной кости без смещения или с незначительным смещением отломков и уменьшением угла суставной части бугра; 1) без повреждения артикулирующих поверхностей; 2) с повреждением поверхности, артикулирующей с таранной костью; 3) с повреждением поверхности, артикулирующей с кубовидной костью; 4) с повреждением поверхностей, артикулирующих с таранной и кубовидной костями.
III. Компрессионные переломы пяточной кости со значительным смещением отломков и уменьшением угла суставной части бугра: 1) без повреждения артикулирующих поверхностей: 2) с повреждением и смещением поверхности, артикулирующей с таранной костью; 3) с повреждением и смещением поверхности, артикулирующей с кубовидной костью; 4) с повреждением и смещением поверхностей, артикулирующих с таранной и кубовидной костями.
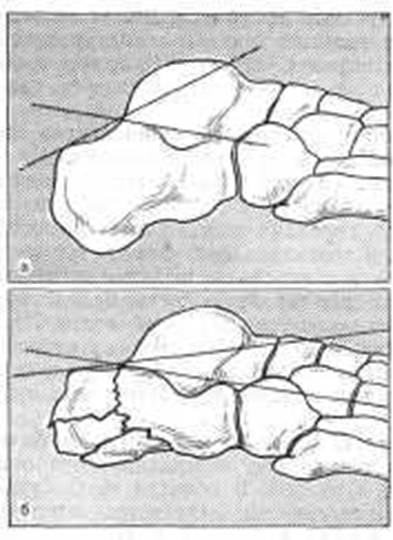
Рис. 209. Пяточно-таранный угол. а - нормальный (20-40°); б - уменьшенный после перелома пяточной кости.
Симптомы и распознавание. Компрессионные переломы пяточной кости происходят при падении с высоты в вертикальном положении на пятки. Овод стопы уплощен вследствие оседания пяточной кости в подошвенную сторону. Пяточная область расширена. Верхушки лодыжек на поврежденной стороне расположены ниже по сравнению со здоровой конечностью. Контуры голеностопною сустава сглажены, но движения возможны. Отмечается отечность в области ахиллова сухожилия. Наступить на ногу больные не могут из-за болей в пятке. При попытке встать на носки появляется боль в пятке вследствие сокращения икроножных мышц.
Разгибание и сгибание, а также пронация и супинация стопы возможны, но вызывают боль в области пяточной кости. Ощупывание подошвы и боковых поверхностей пятки, а также поколачивание по пятке резко болезненны.
Эти симптомы имеются главным образом при компрессионных переломах пяточной кости со смещением. Если смещения нет, эти признаки менее выражены, а некоторые из них, например низкое стояние лодыжек и др., могут отсутствовать.
Для краевых и изолированных переломов пяточной кости характерны ограниченная болезненность в области пятки соответственно месту повреждения и отсутствие других симптомов компрессионных переломов. Больные могут стоять и даже ходить, хотя и испытывают боль.
Особенно ценным для распознавания является рентгенологическое исследование. Рентгенограммы пяточной кости должны быть сделаны в боковой и тыльно-подошвенной проекциях.
Переломы пяточной кости нередко не распознаются. Следует дифференцировать их не только от ушиба пятки, но и от растяжения связочного аппарата голеностопного сустава и перелома лодыжек, так как отек, особенно вскоре после травмы, возникающий вследствие малой податливости тканей в области пяточной кости, обычно локализуется несколько выше.
Лечение. При краевых переломах пяточного бугра, изолированном переломе внутреннего отростка пяточной кости, поддерживающего тело таранной кости, и других переломах пяточной кости без смещения накладывают бесподстилочную гипсовую повязку до колена.
При изолированном переломе внутреннего отростка пяточного бугра и переломе со смещением отростка, поддерживающего таранную кость, до наложения гипсовой повязки в место перелома вводят 10- 20 мл 1% раствора новокаина и отошедший отросток прижимают руками или специальным сжимателем – тисками. Через 4-8 дней пригипсовывают стремя для ходьбы. Больной начинает ходить через 5-10 дней после перелома. Гипсовую повязку снимают через 3-5 нед после травмы. В дальнейшем назначают физиотерапевтические процедуры, массаж и лечебную гимнастику. Трудоспособность восстанавливается через 4-6 нед.
При горизонтальном переломе верхнего отдела пяточного бугра со смещением (так называемый утиный клюв) вправление производят под местным обезболиванием. Больной лежит на животе, коленный сустав согнут под прямым углом. Стопе придают эквинусное положение. Хирург выдавливает гематому, кладет большие пальцы обеих рук по обе стороны ахиллова сухожилия и надавливает на отломок книзу; он легко ложится на место. Затем накладывают гипсовую повязку до колена. Стопу фиксируют в эквинусном положении. Через 3 дня накладывают стремя и больному разрешают ходить. Гипсовую повязку снимают через 5-6 нед. В дальнейшем назначают лечебную гимнастику, массаж, физиотерапевтические процедуры. Трудоспособность восстанавливается через 1,5-2,5 мес.
В некоторых случаях вправить таким путем смещенный кверху горизонтальный отломок бугра пяточной кости не удается. Тогда после местного обезболивания в положении больного на животе с согнутым под прямым углом коленом производят сильное тыльное сгибание стопы. Затем берут длинный гвоздь типа Штеймана и вводят его в оторвавшийся отломок пяточной кости перпендикулярно к плоскости излома. Пользуясь этим гвоздем как рычагом, опускают свободный конец его книзу - в направлении подошвенной поверхности пятки. Острый конец гвоздя при этом постепенно внедряют в пяточную кость на глубину 3-5 см. Стопе придают небольшое тыльное сгибание и накладывают гипсовую повязку до колена. Конец гвоздя торчит наружу. По рентгенограмме судят о достигнутой репозиции. Дальнейшее лечение такое же, как было описано выше. Через 4 нед извлекают гвоздь и меняют гипсовую повязку. Стопу фиксируют под прямым углом в голеностопном суставе.
Горизонтальный перелом бугра пяточной кости можно также лечить оперативным путем, фиксируя отломок к пяточной кости с помощью винта (рис. 210).
При компрессионных переломах пяточной кости без смещения или с незначительным смещением отломков и небольшим уменьшением угла суставной части бугра накладывают гипсовую повязку на стопу и голень до колена. До наложения гипсовой повязки при наличии расширения пяточную кость сжимают руками или специальными тисками.
Больному разрешают ходить на 12-15-й день с костылями, вначале без нагрузки на ногу. Гипсовую повязку через 2 мес снимают. Назначают лечебную гимнастику, механо- и физиотерапию. Рекомендуется носить в течение года супинатор. Трудоспособность восстанавливается через 2,5-4 мес.
Компрессионные переломы пяточной кости со значительным смещением отломков и уменьшением угла суставной части бугра представляют большие трудности для лечения, особенно при повреждении подтаранного сустава.
При переломах пяточной кости с уплощением, расширением и укорочением ее L. Bohler (1951) производит одномоментное вправление пяточной кости под спинномозговым обезболиванием на винтовом аппарате, обычно на 6-10-й день после того, как уменьшится отек. Однако наблюдения показали, что после такого вправления происходит повторное смещение отломков.
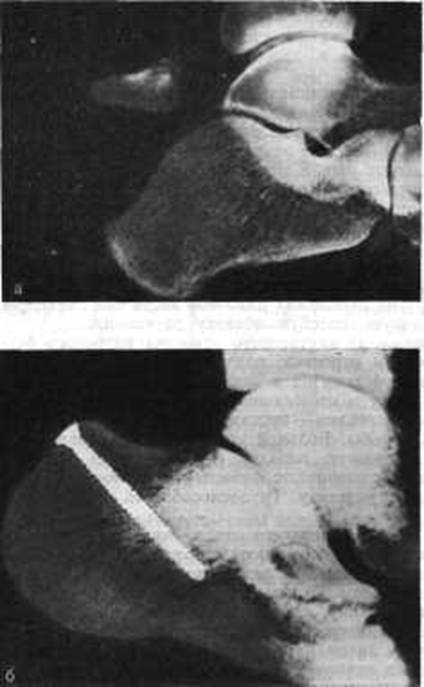
Рис. 210. Горизонтальный перелом пяточного бугра в виде «утиного клюва». а - до операции; б - после остеосинтеза винтом.
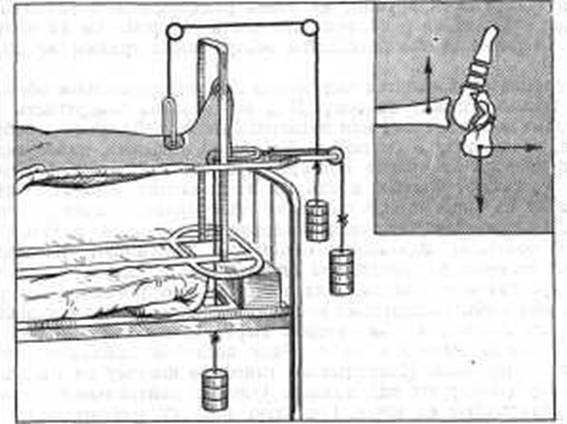
Рис. 211. Вправление перелома пяточной кости по Каплану скелетным вытяжением в трех направлениях.
Лечение компрессионных переломов пяточной кости по способу Каплана. Переломы пяточной кости с уплощением, расширением и укорочением ее без вовлечения и с вовлечением подтаранного и других суставов мы лечим скелетным вытяжением с тягой, действующей в трех направлениях (рис. 211). Под местным обезболиванием проводят спицу через пяточную кость на 2 см позади того места, где ее обычно проводят при переломах голени. На спицу надевают дугу. В течение 3-4 сут производят обычное вытяжение на оси голени с грузом в 8 кг. На 3-и сутки груз уменьшают до 6 кг и к той же спице на двух крючках по обеим сторонам пятки подвешивают груз в 4-8 кг, действующий в направлении книзу, перпендикулярно к основной осевой тяге. Шнур пропускают вниз через отверстие в щите и через сетку кровати. Ножной конец кровати соответственно приподнимают. Для противотяги через надлодыжечную область большеберцовой кости проводят вторую спицу, натягивают ее в дуге Киршнера и подвешивают груз в 4-8 кг. Через 5 сут оба груза уменьшают до 4 кг. На 7-10-е сутки тисками сжимают пяточную кость и накладывают лонгетно-циркулярную гипсовую повязку, не снимая вытяжения. Это вытяжение оставляют с грузом по 4 кг в каждом из трех направлений.
На 30-40-й день вытяжение и повязку снимают и заменяют обычной гипсовой повязкой, которую нужно хорошо моделировать, особенно на стопе. Для того чтобы образовать свод, во время накладывания повязки нужно придать стопе положение небольшого подошвенного сгибания, лепкой пронации и одновременно огибать I палец к тылу. К гипсовой повязке прибинтовывают стремя и больному через 2-3 дня разрешают ходить с помощью двух костылей, вначале без нагрузки на ногу. Повязку снимают через 2,5-3 мес после травмы. В дальнейшем назначают физиотерапевтические процедуры, лечебную гимнастику. Больной должен носить ортопедическую обувь с супинатором. Трудоспособность восстанавливается через 4-5 мес.
Оперативное лечение. Показано три свежих переломах, когда внедрившиеся в пяточную кость отломки с артикулирующей подтаранной поверхности крупны, не очень раздроблены и размяты. Если суставные площадки и подлежащая кость раздроблены на мелкие кусочки, оперативное вмешательство вскоре после травмы не достигает цели.
Операция производится под общим или внутрикостным обезболиванием. Больной лежит на боку. Под внутреннюю поверхность стопы подкладывают подставку или мешочек с песком. Делают дугообразный разрез, начиная на 3 см позади наружной лодыжки, далее ведут его вниз и кпереди на уровне подтаранного сустава до II клиновидной кости. Рассекают фасцию в том же направлении. Удаляют жировую клетчатку из sinus tarsi, сухожилия малоберцовых мышц оттягивают кзади. Обнажается наружная поверхность таранной и пяточной костей. С помощью подъемника осторожно поднимают внедрившиеся костные отломки до уровня, при котором восстанавливается конгруэнтность суставной площадки. Для того чтобы отломки не погрузились вновь, под ними укладывают костную щебенку из подвздошной аутокости или гомокости. Импактором выравнивают выпячивания на наружной стенке пяточной кости. Рану послойно зашивают; при этом вводят антибиотики. Накладывают гипсовую повязку на голень и стону. Стону фиксируют под прямым углом в нейтральном положении. Ногу укладывают на шину. Гипсовую повязку меняют через 4 нед. Спустя 8 нед после операции гипсовую повязку снимают и назначают лечебную гимнастику, массаж, теплые ванны. После снятия повязки больному разрешают ходить с костылями вначале без нагрузки на ногу, а затем с небольшой нагрузкой. Полную нагрузку разрешают не ранее 3-4 мес после операции.
Артродез подтаранного сустава. Если компрессионные переломы пяточной кости с повреждением суставных поверхностей не удается восстановить или это невозможно сделать из- за значительных разрушений и многооскольчатых раздроблений, могут возникнуть тяжелые функциональные нарушения, деформация стопы и травматическое плоскостопие. В ряде случаев вследствие смещения бугра кверху ахиллово сухожилие оказывается расслабленным, в результате чего активное сгибание стопы ограничивается. При сращении перелома пяточной кости со смещением отломков могут образовываться костные шипы (шпоры), причиняющие боль во время ходьбы; часто после перелома возникают вальгусная деформация пятки, боковое костное утолщение ее, трение и упор верхушки наружной лодыжки в пятку, вызывающие боль и ограничение движений в голеностопном суставе. В некоторых случаях образуются очаговые некрозы в пяточной кости. При повреждении и смещении артикулирующих поверхностей пяточной кости развиваются травматические деформирующие артрозы, чаще подтаранного сустава, значительно снижающие трудоспособность больных.
Если после 6-12-месячного наблюдения боли и нарушения функции остаются стойкими, показан артродез подтаранного сустава. Редко приходится сочетать подтаранный артродез пяточно-кубовидного и таранно-пяточно-ладьевидного суставов.
В случаях артродеза подтаранного сустава применяется тот же разрез, что и при свежих переломах. Хрящевые поверхности с таранной и пяточной костей в подтаранном суставе удаляют. Костные шипы и разрастания на подошвенной стенке пяточной кости также удаляют. Если пятка расплющилась и чрезмерно расширилась, на ее наружной стороне снимают соответствующей толщины костную пластинку. При артродезе подтаранного сустава вальгусное положение пятки устраняют и ей придают нормальное положение. Для того чтобы восстановить правильный пяточно-таранный угол и свод стопы, пятку с помощью клиновидного костного ауто- или гомотрансплантата, заложенного между пяточной и таранной костями, опускают. Рану зашивают и накладывают гипсовую повязку на 3-4 мес. Артродез таранно-пяточного сустава дает хорошие результаты.
Переломы ладьевидной кости в большинстве случаев происходят в результате падения тяжести на стопу. Часто они сочетаются с переломами кубовидной и клиновидных костей. Изолированный поперечный перелом ладьевидной кости может произойти при насильственном подошвенном сгибании стопы: маленький подошвенный отломок клиновидно сплющивается, а большой тыльный выскакивает; иначе говоря, происходит вывих отломка в тыльную сторону. В ряде случаев наблюдается отрыв небольшой костной пластинки или костного края тыльной поверхности ладьевидной кости. Помимо того, на нижнемедиальной поверхности встречаются отрывы бугорка ладьевидной кости, к которому прикрепляется задняя большеберцовая мышца.
Различают следующие переломы ладьевидной кости.
I. Краевые и изолированные переломы: 1) отрыв края или костной пластинки тыльной поверхности ладьевидной кости; 2) отрыв бугорка на нижнемедиальной поверхности ладьевидной кости.
II. Переломы ладьевидной кости, в большинстве случаев сочетающиеся с переломами кубовидной и клиновидных костей.
II. Переломы ладьевидной кости с вывихом тыльного отломка.
Симптомы и распознавание. Отмечаются ограниченная припухлость и боль при ощупывании и давлении на область расположения ладьевидной кости. При вывихе отломка к тылу в области припухлости прощупывается костный выступ. Ходьба затруднена, больной наступает только на пятку. Активная и пассивная пронация и супинация, абдукция и аддукция стопы, а также надавливание на пальцы по направлению продольной оси I, II, III плюсневых костей вызывают боль в области ладьевидной кости. Изолированный отрыв бугорка сопровождается припухлостью и болью, локализующейся на нижнемедиальной поверхности ладьевидной кости. Вид перелома уточняется по рентгенограммам.
Отрыв бугорка ладьевидной кости необходимо дифференцировать от врожденной добавочной наружной ладьевидной косточки, которая развивается вместо бугорка и прилегает в том же месте, на нижнемедиальной поверхности, к ладьевидной кости. Во всех случаях сомнения в наличии добавочной косточки в этом или каком-либо ином месте следует сделать рентгенограмму другой стопы, так как добавочные косточки в большинстве случаев бывают на обеих ногах.
Лечение. При отрывах края или костной пластинки тыльной поверхности ладьевидной кости гипсовую повязку накладывают на стопу и голень. На 2-й день пригипсовывают стремя и больному разрешают ходить. Повязку снимают через 2-3 нед, после чего назначают теплые ванны. Трудоспособность восстанавливается через 3-4 нед.
При отрывах бугорка ладьевидной кости, к которому прикрепляется сухожилие задней большеберцовой мышцы, гипсовую повязку накладывают на голень и стопу в положении приведения и пронации на 6 нед. Если не иммобилизовать стопу, то при этом, казалось бы незначительном, переломе вследствие оседания и поворота внутрь таранной кости развивается тяжелое плоскостопие. После снятия гипсовой повязки больной должен носить супинатор в течение 6-12 мес. Трудоспособность восстанавливается через 7-8 нед.
Если оторвавшийся бугорок сместился, показано оперативное лечение - фиксация отломка к ложу двумя шелковыми швами, проведенными через мягкие ткани, затем накладывают гипсовую повязку на 6 нед.
При переломах ладьевидной кости в сочетании с переломом кубовидной и клиновидных костей накладывают гипсовую повязку на стопу и голень. Чтобы предупредить травматическое плоскостопие, необходимо хорошо моделировать свод стопы. Для уменьшения отека загипсованную ногу кладут на стандартную двухплоскостную шину. Если отек был значительный и после его рассасывания повязка стала свободной, ее меняют. На 7-й день подбинтовывают стремя и разрешают ходить с нагрузкой на ногу. Гипсовую повязку снимают через 6-8 нед. Назначают физиотерапевтические процедуры, парафин, озокерит, а также массаж и лечебную гимнастику. После снятия гипсовой повязки нужно носить супинатор в течение года. Трудоспособность восстанавливается через 7-12 нед.
Вправление переломов ладьевидной кости с вывихом отломка к тылу следует производить под внутрикостным обезболиванием. Вправить ладьевидную кость можно лишь после предварительного растяжения ее ложа, которое находится между суставной поверхностью головки таранной кости и задними суставными поверхностями клиновидных костей. При этом больной лежит на спине, коленный сустав согнут. С помощью простыни на бедре создают противовытяжение. Помощник одной рукой тянет за пятку, а другой производит подошвенное сгибание передней части стопы. В это время хирург I пальцем сильно надавливает на выскользнувшую ладьевидную кость или ее отломок. Накладывают гипсовую повяжу на стопу и голень. Стопу фиксируют в положении небольшого разгибания. Больной начинает ходить через 3 дня с помощью костылей без нагрузки на ногу. Гипсовую повязку заменяют через 4 нед; при этом стопу фиксируют под прямым углом и хорошо моделируют. Постепенно разрешают нагрузку на ногу. Гипсовую повязку снимают через 10-12 нед после травмы. Назначают лечебную гимнастику, массаж, теплые ванны. Больной должен носить супинатор в течение года. Трудоспособность восстанавливается через 3-4 мес.
Оперативное лечение. Если вправление не удается, следует тут же вправить вывихнутую ладьевидную кость оперативным путем. Делают разрез длиной 8 см над таранно-ладьевидным суставом. После рассечения фасции и связок путем подошвенного сгибания и наружного отклонения стопы расширяют ложе для ладьевидной кости. Путем давления ладьевидную кость вправляют. Для предупреждения повторного смещения через I клиновидную кость и тыльный отломок ладьевидной кости в головку таранной кости дрелью проводят тонкую спицу. Конец спицы откусывают и рану зашивают послойно. Накладывают гипсовую повязку, фиксирующую голень и стопу при небольшом подошвенном сгибании. Спицу удаляют через 6 нед после операции. Срок иммобилизации и дальнейшее лечение такие же, как при консервативной терапии.
Иногда после консервативного или оперативного лечения развиваются асептический некроз ладьевидной кости и остеоартрит. В этих случаях показан артродез поврежденных суставов с помощью небольшого костного штифта, введенного через головку таранной костя в ладьевидную и клиновидные кости.
Переломы кубовидной и клиновидных костей происходят при падении тяжести на тыл стопы. Различают изолированные переломы этих костей, а также переломы, сочетающиеся с переломами и вывихами костей предплюсны и плюсны.
Симптомы и распознавание. Для этих переломов характерен механизм их возникновения - падение тяжести на стопу. Обычно определяются ограниченная припухлость, боль при ощупывании, давлении, пронации и супинации, причем в случае перелома кубовидной кости боль локализуется несколько кнаружи, а при переломе клиновидных костей – кнутри. Для перелома кубовидной кости типична болезненность при надавливании на пальцы в направлении продольной оси IV-V плюсневых костей, а для переломов клиновидных костей – при соответствующем давлении на I, II, III плюсневые кости.
Для распознавания переломов этих костей большое значение имеет рентгенологическое исследование. Следует иметь в виду, что близко к боковому краю кубовидной кости в сухожилии короткой малоберцовой мышцы располагается сесамовидная косточка, а между углом V плюсневой кости и кубовидной костью залегает иногда еще добавочная везалиева косточка. Если припухлость и болезненность при ощупывании не совпадают с расположением этих косточек или на рентгенограмме видно, что контуры их ровные, незазубренные, а также если косточки имеются и на другой стопе, то перелом в этой области исключается.
Лечение. При переломах кубовидной и клиновидных костей применяют бесподстилочную гипсовую повязку, хорошо моделированную в области сводов стопы. После этого ногу кладут в приподнятом положении на шину. Через 2 дня накладывают стремя для ходьбы. На 3-й день разрешают ходить. Гипсовую повязку снимают через 4-6 нед. После этого больной должен носить супинатор в течение года. Назначают массаж и физиотерапевтические процедуры. Трудоспособность восстанавливается через 1-2 мес.
Переломы плюсневых костей возникают главным образом в результате прямого воздействия силы при падении тяжести на стопу, переезде стопы колесом и сдавлении ее. В большинстве случаев при таком механизме образуются множественные переломы, которые нередко сочетаются с переломами костей предплюсны. Часто эти переломы бывают открытыми.
Переломы плюсневых костей могут произойти также в результате переразгибания стопы, иногда вследствие того, что больной оступился. В таких случаях бывает перелом одной или нескольких плюсневых костей. Встречаются так называемые маршевые переломы II и III плюсневых костей (болезнь Дойчлендера) в связи с длительными переходами. Чаще при этом ломается только одна плюсневая кость.
Механизм маршевого перелома можно объяснить переутомлением мышц, поддерживающих свод стопы; вследствие этого он оседает, плюсневая кость изгибается в подошвенную сторону; в истонченной части кости, под головкой, создается перенапряжение и возникает зона перестройки, которая рентгенологически обнаруживается как так называемая лоозеровокая зона просветления кости. Наконец, в этой наиболее слабой части плюсневой кости происходит перелом (как бы постепенно наступающий разрыв).
Различают одиночные и множественные переломы основания, диафиза (тела), шейки (диафиза под самой головкой), двойные переломы диафиза и переломы головки плюсневых костей.
Переломы основания часто сопровождаются переломом предплюсневых костей и характеризуются размозжением и раздроблением костной ткани. Переломы диафиза плюсневых костей обычно бывают поперечные и косые; отломки при этих переломах часто смещаются. При переломах шейки плюсневых костей головки их смещаются в подошвенную сторону. Сращение перелома в этом положении вызывает боль при нагрузке на стопу и затрудняет ходьбу. Больные при ходьбе испытывают такое ощущение, как будто они наступают на острые камешки.
Переломы головок плюсневых костей часто сочетаются с раздроблением основных фаланг пальцев.
Наблюдаются также изолированные отрывы наружного бугорка основания V плюсневой кости, к которому прикрепляется сухожилие короткой малоберцовой мышцы.
Симптомы и распознавание. При изолированном переломе плюсневой кости отмечаются ограниченная припухлость, кровоизлияние, боль при ощупывании и давлении как с тыльной, так и с подошвенной поверхности. Множественные переломы плюсневых костей характеризуются большим отеком стопы и резкой болью при подошвенном и тыльном сгибании. Потягивание за палец или давление по продольной оси плюсневой кости вызывает боль в области перелома ее.
Нарастающая гематома и отек могут привести к сдавлению мышц, нервов, а также к некрозу кожи тыла стопы.
Диагноз необходимо уточнять на основании рентгенограмм. Отрыв бугорка основной кости следует дифференцировать от добавочной везалиевой косточки, а у детей – от проецируемой на рентгенограмме эпифизарной линии. Отсутствие болей и припухлости в этой области, ровные контуры и обнаружение добавочной косточки или эпифизарной линии на рентгенограмме здоровой стопы исключают отрыв бугорка у плюсневой кости.
Лечение. При переломах плюсневых костей без смещения накладывают бесподстилочную гипсовую повязку до колена, хорошо моделированную в области стопы. Через 2 дня накладывают стремя для ходьбы. На 3-й день больному разрешают ходить. Гипсовую повязку при переломе одной плюсневой кости снимают через 2-3 нед, а при множественных переломах - через 5-6 нед. После этого больной должен в течение 6-12 мес носить супинатор. Трудоспособность восстанавливается через 1-2 мес.
Переломы со смещением отломков необходимо немедленно вправить. Следует помнить, что нарастающий отек и гематома могут служить причиной некроза кожи на тыле стопы и других трофических расстройств. Для профилактики этих осложнений большое значение имеют немедленное вправление отломков и иммобилизация. При переломах плюсневых костей и фаланг пальцев со смещением применяется местное или внутрикостное обезболивание. В ряде случаев может осуществляться одномоментная репозиция. Для этого один помощник фиксирует голень, а другой производит плавное вытяжение вверх за петлю из полоски марли или тесемку, надетую на палец, соответствующий поврежденной плюсневой кости. Хирург путем прямого давления на сместившийся отломок плюсневой кости сопоставляет отломки. Такое вправление осуществляют в отношении каждой поврежденной плюсневой кости. Затем накладывают гипсовую повязку и производят контрольные рентгенограммы.
В тех случаях, когда имеется неустойчивый (оскольчатый, винтообразный и т. д.) перелом, применяется скелетное вытяжение с помощью небольших клемм, предложенное нашим сотрудником Д. И. Черкес-Заде (1965). Можно также использовать тонкую спицу, которую проводят через ногтевую фалангу во фронтальной плоскости. На спицу надевают небольшую дужку. Ногу больного укладывают на стол, под пятку подкладывают ватную подушку; один помощник прижимает ногу в надлодыжечной области, а другой тянет за соответствующие пальцы. В этот момент при смещении отломков в тыльную или подошвенную сторону вправляют их путем давления. Затем накладывают гипсовую повязку и хорошо моделируют свод стопы. К повязке прикрепляют изогнутое в виде дуги стремя. К стремени посредством промежуточной резиновой трубки или пружинки привязывают проволочки, идущие от каждого пальца. Через день делают контрольную рентгенограмму. Если полного вправления нет, резинки подтягивают еще больше. Вытяжение снимают через 2-3 нед и накладывают гипсовую повязку со стременем для ходьбы. При переломе одной кости повязку снимают через месяц, а при переломе нескольких плюсневых костей – через 6-8 нед. Больной должен носить в течение года супинатор. Трудоспособность при тяжелых переломах восстанавливается через 2-3 мес.
После лечения иногда в течение многих месяцев на стопе отмечаются нервно-трофические расстройства (Г. И. Турнер, 19Э8)-боли, отек, синюшность, остеопороз и др.
Оперативное лечение. Показано в тех случаях, когда вправление и удержание отломков в правильном положении представляют трудности, а также если вправление не удалось. Нередко причиной этого бывает интерпозиция мягких тканей. Иногда неотложная операция имеет преимущества и является более щадящим способом, чем длительное вытяжение за пальцы. Операция показана также в застарелых случаях, если имеются затруднения при ходьбе, боли и деформация.
Операция производится под внутрикостным или местным обезболиванием. Разрез делают на тыле стопы соответственно поврежденной плюсневой кости. Выделяют концы костных отломков. Конец дистального отломка выводят в рану, а соответствующий палец сгибают в тыльном направлении почти до прямого угла. Тонкую спицу или гвоздик вводят ретроградно через рану и плоскость перелома в дистальный отломок, в направлении к головное плюсневой кости. Спицу проводят до тех пор, пока она не выйдет наружу, а центральная часть спицы полностью не погрузится в кость. Затем отломки сопоставляют и юницу из периферического отломка проводят в обратном направлении в центральный отломок до основания плюсневой кости. Рану зашивают послойно. Спицу откусывают таким образом, чтобы она выстояла над кожей на 0,5-1 см. В случае необходимости производят такой же остеосинтез и других поврежденных и смещенных плюсневых костей. Накладывают гипсовую повязку до колена. Стопу фиксируют под прямым углом и хорошо моделируют продольный и поперечный своды стопы. Ногу укладывают на шину. Через 3 нед гипсовую повязку меняют и прибинтовывают стремя для ходьбы. Спустя 6-8 нед гипсовую повязку снимают, назначают лечебную гимнастику, теплые ванны. В течение 6-12 мес больной должен носить супинатор.
Эти переломы нередко встречаются при падении тяжести на ногу, при сдавлении пальцев. Чаще они бывают открытыми. Закрытые переломы средних и ногтевых фаланг, как правило, в дальнейшем не вызывают никаких нарушений функции. Переломы основных фаланг пальцев стопы, особенно I пальца, требуют исключительного внимания, так как при анкилозе и тугоподвижности в плюснефаланговом суставе затрудняется отталкивание ноги от почвы и при ходьбе пострадавшие постоянно чувствуют боль.
Симптомы и распознавание. Диагноз не вызывает особых затруднений. На месте перелома отмечаются припухлость и боль при ощупывании и давлении, нередко определяются ненормальная подвижность и костный хруст. Надавливание по продольной оси пальца и потягивание за него вызывают боль в области перелома. Диагноз уточняют на основании рентгенограммы.
Лечение. При закрытых переломах пальцев без смещения на соответствующий палец накладывают лейкопластырь циркулярно в несколько слоев. Трудоспособность восстанавливается через 10-15 дней.
При переломах основной фаланги пальцев стопы со смещением отломков под углом, открытым в тыльную сторону, особенно при переломах основной фаланги I пальца, применяют одномоментное вправление или скелетное вытяжение за кончики пальцев. Техника вытяжения изложена ранее. Гипсовую повязку на подошве, соответственно I пальцу и головке плюсневой кости, вырезают. Вытяжение производят в дистальном и подошвенном направлении. Через 2-3 нед вытяжение и гипс снимают.
Переломы фаланг остальных пальцев со смещением лечат так же, как переломы плюсневых костей. Если после сращения основной фаланги I пальца, а в некоторых случаях II и III пальцев образовались тугоподвижность и деформирующий артроз плюснефалангового сустава, вызывающий боль и затрудняющий ходьбу, показана резекция основания I фаланги пальца. Операция дает хороший результат.
Перелом сесамовидных косточек встречается редко и происходит при воздействии прямой травмы (А. А. Аренберг, 1966).
Симптомы и распознавание. Отмечается припухлость под головкой I плюсневой кости. Ощупывание и давление на эту область, а также движения пальцев вызывают боль. Наступать на головку I плюсневой кости из-за болей невозможно.
При рентгенологическом исследовании следует учесть, что иногда сесамовидная косточка состоит из двух или трех частей (би- и трипарциальные сесамовидные косточки). Отсутствие болей при давлении со стороны подошвы в области головки I плюсневой кости, ровные края и наличие би- или трипарциональной сесамовидной косточки на другой стопе исключают перелом косточки.
Лечение. На стопу и голень накладывают на 2-4 нед гипсовую повязку. Рекомендуется пользоваться супинатором в течение 6 мес. Иногда и после лечения могут быть боли во время ходьбы. При стойких болях показано удаление сесамовидной косточки с последующим ношением супинатора.