Клиническое течение открытых переломов зависит от общего
состояния больного, его возраста, состояния нервной и сердечно-сосудистой
систем, реактивности и приспособительно - компенсаторных возможностей
организма.
У больных, перенесших тяжелый шок, при большой кровопотере, а также у
пожилых людей повышен риск развития инфекции и других осложнений. Опасность
осложнений при открытых переломах с обширными и загрязненными ранами большая,
чем при открытых переломах с небольшими и средней величины ранами. По
данным А. В. Каплана и О. Н. Марковой, при открытом переломе типа IA осложнений
не наблюдалось; количество их возрастало соответственно тяжести травмы:
1Б -2%, 2Б -4,9%, 2В -18,3%, 3Б -42,4%, IIIB -50,9%, IV - 63,9%. Течение
открытых переломов во многом зависит от локализации повреждений. По-разному
протекают открытые диафизарные, околосуставные и внутрисуставные переломы
бедра, голени, плеча и предплечья.
Открытые переломы костей верхней конечности протекают обычно более гладко
и с меньшим числом осложнений, чем открытые переломы нижних конечностей,
что в первую очередь связано с лучшими условиями кровообращения плеча
и предплечья по сравнению с бедром и голенью, меньшим микробным загрязнением
кожи верхних конечностей.
Особенно пристального наблюдения требуют больные с открытыми переломами
в первые 5-10 дней после травмы, когда имеется угроза развития аэробной
и анаэробной инфекции. Различают следующие виды клинического течения открытых
переломов.
Асептическое течение по типу закрытых переломов. Для развития инфекции
в кости в зависимости от разных условий требуется от 2 до 8 нед. "Травматический
остеомиелит" обычно с самого начала, а иногда после подострой стадии принимает
хроническую форму. Из всех тканей человеческого организма кость наиболее
подвержена хронической инфекции при открытой травме.
Благодаря комплексному лечению в настоящее время у преобладающего большинства
больных с открытыми переломами инфекция не развивается и процесс сращения
протекает без осложнений или со сравнительно легкими осложнениями. Так
протекают переломы с заживлением раны первичным натяжением, сюда могут
быть отнесены открытые переломы с ограниченным поверхностным нагноением
или краевым некрозом кожи, которые чаще наблюдаются на передней поверхности
голени. Участок некротизированной ткани не следует насильно удалять,-
обычно он сам медленно, в течение 2-4 нед, отторгается. За этот срок под
сухим некрозом кожи образуется грануляционная ткань, которая часто служит
хорошим барьером проникновению инфекции в зону перелома. Рана постепенно
эпителизируется с краев при задержке эпителизации следует прибегать к
свободной пересадке кожи. Кожная пластика должна производиться в ранние
сроки после отторжения некроза кожи. У некоторых больных нагноительный
процесс носит поверхностный характер или ограничивается пределами мягких
тканей; обычно такая рана скоро закрывается.
Псевдоасептическое течение со скрытым периодом развития инфекционного
осложнения. Вначале (первые дни) перелом протекает по типу закрытого.
В дальнейшем, иногда в ближайшие дни или в более позднем периоде, отмечается
прогрессирующее нарастание симптомов, указывающих на ухудшение состояния:
нарушаются аппетит и сон, повышается температура, увеличиваются лейкоцитоз,
СОЭ; местно определяется отек. При снятии швов и раздвигании краев раны
из глубины выделяется гной, видны серые участки некротизированной ткани.
В обоих случаях при раннем выявлении развивающейся инфекции и принятии
необходимых мер удается вскоре купировать процесс и изменить его течение
в благоприятном направлении. В других случаях, особенно при запоздалой
диагностике, процесс прогрессирует, иногда протекает бурно и стихание
его происходит лишь в более поздний период.
Острое течение с бурным развитием в первые дни воспалительного процесса
в области открытого перелома. Состояние сразу становится тяжелым. Больной
жалуется на боли в поврежденной конечности, слабость, плохой аппетит и
сон. Отмечаются бледность кожных покровов, анемия, повышение температуры
тела и интоксикация. Необходимо своевременно широко раскрыть рану, рассечь
отечные ткани, вскрыть гнойные затеки и карманы, удалить некротизированные
ткани и создать условия для постоянного оттока отделяемого из ран. В крайне
тяжелых случаях приходится даже ампутировать конечность. Нужно принять
меры, направленные на улучшение общего состояния больного, поднятие реактивности
и иммунологических свойств организма, усилить борьбу с инфекцией и интоксикацией
путем внутривенного введения раствора глюкозы, раствора Рингера, изотонического
раствора хлорида натрия с добавлением гемодеза, полиглюкина, реополиглюкина,
антибактериальной сыворотки, переливания крови, соответствующих антибиотиков
и другие меры.
При глубоком нагноении обычно развивается остеомиелит. Спешить с удалением
металлического стержня или другого фиксатора в остром периоде следует
не всегда, так как неподвижность отломков после удаления фиксаторов нарушается,
что ведет к лишней травматизации тканей и распространению инфекции. Однако
чрезмерно длительное оставление обнаженных фиксаторов в гнойной ране также
имеет свои пределы. При значительной интоксикации могут возникнуть показания
к более широкому раскрытию раны, вскрытию гнойных затеков, срочному, удалению
металлических конструкций и созданию условий для свободного оттока гноя.
В большинстве случаев для обездвижения отломков следует наложить гипсовую
повязку или компрессионный аппарат и удалить металлический фиксатор.
Ухудшение состояния, интоксикация, высокая температура, частый пульс,
боли, в особенности распирающего характера, нарастание отека, краснота,
соответствующие изменения крови и другие симптомы должны вызвать опасение
за жизнь больного, мысль о развитии анаэробной инфекции, сепсисе и других
тяжелых осложнениях. В этих случаях не следует ограничиваться только пассивным
наблюдением и протоколированием в истории болезни картины нарастающего
ухудшения состояния больного. Когда стоит вопрос о сохранении жизни и
этого нельзя достичь щадящими методами (рассечение ран, некрэктомия, вскрытие
затеков и др.), нужно пожертвовать конечностью и своевременно произвести
вторичную ампутацию.
Подострое или хроническое течение инфекционного осложненного открытого
перелома с выраженной клинической картиной тяжелой интоксикации (токсемия,
сепсис, септикопиемия, раневое истощение), развившейся постепенно или
после острого инфекционного осложнения (гнойное, гнилостное, анаэробное).
Состояние больного обычно тяжелое или очень тяжелое. В таких случаях речь
идет о спасении жизни и нужно своевременно ампутировать конечность. Хроническое
течение с самого начала, медленно развивающееся или стабилизировавшееся
после остро или подостро протекающего инфекционного процесса. У части
больных имеются свищи, секвестры и концевой остеомиелит. Общее состояние
обычно удовлетворительное, явления интоксикации не выражены. Только раннее
выявление и последующее рациональное лечение позволяют купировать инфекционный
процесс в ранних стадиях и предотвращают возникновение тяжелых осложнений,
угрожающих жизни, приводящих к ампутации конечности или инвалидизации
в связи с тяжелыми инфекционными, трофическими, ишемическими и иными поражениями
конечности.
Вторичное инфицирование раны происходит при перевязках в результате попадания
в нее микробов из воздуха, с рук и из носоглотки медицинского персонала,
от больных с инфекционными осложнениями, с больничного белья и одежды.
Основным источником госпитальной инфекции являются больные с гнойными
ранами, свищами и другими открытыми очагами инфекции. Происходит постоянный
обмен, особенно антибиотикоустойчивыми штаммами микробов, между больными,
обслуживающим персоналом и окружающими предметами (В. И. Мельникова, 1970).
Борьба с госпитализмом в настоящее время является исключительно актуальной
и сложной, поэтому она должна проводиться решительно и постоянно. Прежде
всего следует безукоризненно соблюдать правила хирургической асептики
не только в операционных, но и в перевязочных и палатах.
Выбор рационального, эффективного лечения и правильное прогнозирование
при инфицированных открытых переломах в большей степени зависит от правильной
оценки вида инфекционного осложнения, определения распространенности процесса,
особенности течения его и учета общего состояния больного. Заживление
открытых переломов с небольшими поверхностными ранами и незначительным
отделяемым, а также переломов, осложненных ограниченным некрозом кожи
на небольшом участке, мало отличается от заживления неосложненных открытых
переломов.
При открытых диафизарных переломах с большими гранулирующими ранами производят
в ранние сроки после травмы отсроченную или вторичную кожную пластику.
Наличие гнойного отделяемого и патогенной микрофлоры в ране не является
противопоказанием к кожной пластике, если пересадка аутокожи произведена
мелкими лоскутами по методу Тирша или Янович-Чаинского. Обширные раны,
как правило, заживают в течение 3-4 нед после пластики.
При обширных инфицированных ранах с наличием некротизированных тканей,
гнойных затеков и прогрессировании патологического процесса у больных,
находящихся в тяжелом состоянии, конечности угрожает ампутация уже в ранние
сроки после травмы в связи с развитием тяжелой гнойной, гнилостной или
анаэробной инфекции. Чаще это больные с открытыми переломами типа 2В,
IIIB или IV.
При осложнениях открытых диафизарных переломов тяжелыми инфекционными
процессами необходимо на основании клинических, лабораторных и рентгенологических
данных в максимально короткий срок оценить общее состояние больного, уточнить
характер и тяжесть осложнения и определить прогноз в смысле возможности
сохранить жизнь и конечность. В зависимости от этого следует наметить
наиболее рациональный план лечения больного.
Хирургический метод лечения.
Основываясь на опыте Великой Отечественной войны, А. В. Каплан (1948),
И. Л. Крупко (1954, 1956), А. Н. Беркутов (1960) и др. для предупреждения
тяжелого течения открытых инфицированных переломов при наличии в ране
мертвых тканей рекомендуют производить позднюю и повторную хирургическую
обработку раны. Она заключается в широком раскрытии раны, тщательном иссечении
и удалении всех мертвых тканей и свободных костных отломков. Если ранее
был произведен остеосинтез - фиксатор не удаляется (Н. Е. Махсон, 1977).
При смещенных отломках их репонируют и производят остеосинтез спицами,
реже другими фиксаторами. Рану промывают антисептиками и подвергают вакуумированию.
Местно вводят антибиотики и протеолитические ферменты. Отток раневого
отделяемого обеспечивают дренированием и контрапертурами. При гладком
течении накладывают отсроченные швы. Если условия позволяют, рану можно
сразу зашивать и установить длительное (постоянное или прерывистое) промывание
антисептиками с отсасыванием жидкости тонкими полиэтиленовыми трубками,
проведенными вглубь раны через узкие отверстия в коже, которые плотно
охватывают трубки. Можно использовать отсасывающие аппараты. Иммобилизация
конечности осуществляется обычными способами. Своевременное применение
этого метода может прервать нагноительный процесс.
Вторичная ампутация конечности.
Благодаря современным методам лечения открытых переломов (первичная хирургическая
обработка раны, хорошая репозиция и фиксация отломков, антибиотикотерапия)
вторичные ампутации производятся в исключительных случаях. Лишь при тяжелой
токсемии от распространения инфекции, вторичном кровотечении из своевременно
нераспознанного повреждения магистрального сосуда, гангрене конечности
в результате тромбоза сосудов и тяжелых формах газовой гангрены для спасения
жизни показана вторичная ампутация конечности.
Развитие инфекции в кости имеет свои особенности, обусловленные специфической
структурой ее, наличием минерального компонента, образующегося на коллагеновой
основе, в которой заключены живые элементы кости (остеоциты, сосуды и
др.). Наряду с этим структурное строение в различных областях трубчатой
кости неодинаково. Так, строение диафиза существенно отличается от метаэпифизарной
части. Сами элементы кости отличаются не только своей структурой, но и
особенностями кровоснабжения, сопротивляемости механическим, инфекционным,
токсическим и иным воздействиям, реактивностью и потенциальной возможностью
к репаративной регенерации.
При воспалительном процессе сдавливаются и тромбируются внутрикостные
сосуды, нарушается жизнеспособность костных клеток и лишенная кровоснабжения
зона кости некротизируется. Ограниченные небольшие участки некротизированной
кости часто незаметно выделяются вместе с гноем либо частично или полностью
распадаются, рассасываются. Более значительные секвестры, образующиеся
в диафизе вследствие незначительной васкуляризации из периоста, приходится
удалять хирургическим путем.
В метафизах губчатой кости секвестры образуются медленно, в течение долгого
времени четко не отграничиваются, и поэтому операция требует большой тщательности
и осторожности. В настоящее время возбудителем травматического остеомиелита
обычно является стафилококк, а не стрептококк. В ряде случаев возбудителями
оказываются и другие микроорганизмы (синегнойная палочка, протей, кишечная
палочка и др., рассматривавшиеся ранее как непатогенные или условно-патогенные
микробы), часто мультирезистентные к антибиотикам, а также анаэробы.
На основании клинического опыта выделяют следующие формы диафизарного
и метаэпифизарного травматического остеомиелита как осложнения после открытых
диафизарных переломов длинных трубчатых костей:
1) остеомиелит со свободно лежащими осколками кости (первично нежизнеспособные
мелкие секвестры), правильнее первичный некроз кости;
2) ограниченный краевой (пристеночный) остеомиелит без секвестров;
3) концевой остеомиелит фрагментов поврежденной кости на ограниченном
участке;
4) концевой остеомиелит одного из фрагментов с возникновением крупных
полуцилиндрических или цилиндрических секвестров;
5) концевой остеомиелит обоих отломков кости на ограниченном участке
6) остеомиелит концов обоих отломков с образованием массивных секвестров;
7) остеомиелит на значительном протяжении кости (диафиза и метафиза) с
образованием вторичных секвестров за счет распространения воспалительного
процесса.
Возникновение особенно тяжелых и обширных остеомиелитов при открытых диафизарных
переломах длинных трубчатых костей с размозжением мягких тканей наблюдается
чаще после остеосинтеза погружными металлическими конструкциями, произведенного
в момент первичной хирургической обработки. Металлические штифты и пластинки
обеспечивают большую или меньшую неподвижность отломков, но применение
их во время первичной хирургической обработки открытого перелома ухудшает
условия гемодинамики на его уровне, так как при этом методе, помимо травматического
повреждения питающих кость сосудов, кровообращение кости еще больше ухудшается
за счет повреждения сосудов при отслойке надкостницы или разрушении костного
мозга при остеосинтезе.
Хронический инфекционный процесс в кости, даже в виде ограниченного остеомиелитического
очага, трудно поддается лечению, требует много времени и усилий, чтобы
избежать инвалидности и возвратить больного к труду.
Лечение.
Лечение остеомиелита должно проводиться комплексно. Секвестрэктомия является
типичной операцией при лечении хронического остеомиелита. Она включат
не только удаление секвестров, но и полную санацию секвестральной полости
с удалением всех грануляций, обработкой стенок и дна полости растворами
антисептиков (спирт, фура-цилин, 10% спиртовой раствор йода и др.). Операцию
можно считать успешно законченной только тогда, когда санированная, со
здоровыми жизнеспособными стенками секвестральная полость превращена в
отлогий желоб, который полностью заполнен пластическим материалом (мышца
на питающей ножке, в соответствующих случаях - измельченный консервированный
аллохрящ, реже измельченная ауто- или, еще реже, консервированная аллокость
или другие биологические ткани, которые имеют определенные преимущества
по сравнению с небиологическими материалами).
В. А. Чернавский и Б. М. Миразимов (1967), Н. М. Шаматов, Ш. Ш. Хамраев
и Т. И. Кретова (1967) при операциях по поводу подострого и хронического
остеомиелита стали использовать вакуумаппарат и производить пломбировку
секвестральной полости измельченным консервированным хрящом. Вакуумирование
способствует удалению всех некротических тканей из костной полости, что
создает неблагоприятные условия для жизнедеятельности микрофлоры и значительно
уменьшает микробную загрязненность раны. Вакуумирование также позволяет
хорошо очистить свищевые ходы, размягчает рубцовую ткань, улучшает кровоснабжение
тканей. После вакуумирования рану зашивают наглухо.
Успех операции секвестрэктомии во многом зависит также от раннего и полного
закрытия кожной раны. Для закрытия значительных дефектов кожи можно рекомендовать
кожную аутопластику мостовидным лоскутом с двумя питающими ножками при
отсутствии условий для ее проведения возможна пластика свободным полнослойным
перфорированным лоскутом аутокожи. А. К. Тычинкина (1962) рекомендовала
заготовить лоскут на противоположной конечности и закрыть им после операции
кожный дефект.
Н. М. Шаматов, Ш. Ш. Хамраев и Т. И. Кретова (1967) дефект кожи после
секвестрэктомии закрывали лоскутами консервированной аллокожи. Мы по предложению
С. С. Фейгельмана (1973) временно закрываем обнаженную кость формалинизированной
кожей, под которой кость покрывается грануляциями. Для гладкого заживления
раны после секвестрэктомии имеет большое значение свободный отток отделяемого
из глубины раны. Закрывая полностью операционную рану с целью профилактики
вторичного инфицирования кости, следует делать контрапертуры на задней
или боковой поверхности конечности. Иммобилизацию конечности при открытых
инфицированных переломах лучше всего осуществить компрессионно-дистракционным
аппаратом (рис. 11). Если имеются общие противопоказания или местные условия
(затеки, локализация перелома и ран, обширность их, сильное гноетечение
и т. д.), неблагоприятные для наложения аппарата, временно или для постоянного
лечения накладывают гипсовую повязку (мостовидная или лонгетно-циркулярная
с окнами). Гипсовая повязка используется также для лечения переломов без
смещений или при устойчивых, хорошо репонированных переломах.
Общее лечение инфицированных открытых переломов при соответствующих показаниях
следует сочетать с направленной антибиотикотерапией, проводимой после
определения чувствительности микрофлоры ран к ряду антибиотиков. При наличии
стойкой устойчивости ассоциаций микробов к отдельным антибиотикам следует
прибегать к комбинированному лечению несколькими синергично действующими
антибиотиками, комбинируя различные пути введения (местно и внутримышечно;
парентерально и перорально), сочетая антибиотики с сульфаниламидами (главным
образом продленного действия) и нитрофуранами. При выборе сочетаний антибиотиков
надо исходить из механизма их действия и комбинировать только те антибиотики,
действие которых при таком применении усиливается и создается синертический
эффект.
Наиболее эффективными являются следующие сочетания: пенициллины (включая
полисинтетические) + мовомицин, певициллин+стрептомицин, пенициллин +
канамицин, мономицин+олеандомицин, тетрациклины +эритромицин, тетрациклины
+ олеандомицин, тетрациклины + новобиоцин, линкомицин+мономицин, линкомицин+тетрациклины
и многие другие. Хорошо зарекомендовал себя гентамицин. Необходимо сохранение
резерва антибиотиков (антибиотики "запаса"), к которым микрофлора даже
гнойных ран продолжает оставаться более чувствительной. При стафилококковой
инфекции мягких тканей и стафилококковом сепсисе весьма Эффективны (при
чувствительности к ним стафилококков) полусинтетические пенициллины, макролиды
и ристомицин.
Антибиотики широкого спектра действия, такие, как мономицин, морфоциклин,
гликоциклин и некоторые комплексные антибиотики типа тетраолеана, следует
оставлять для лечения больных со смешанной инфекцией.


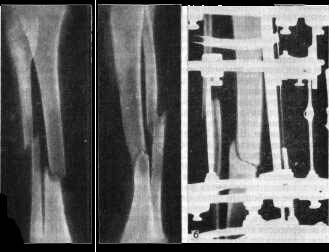
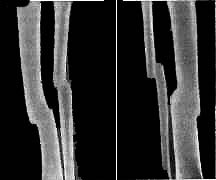
Рис. Открытый косой перелом в нижней трети правой голени, осложненный
остеомиелитом (свищевая форма). а - через 3 мес. после травмы - положение
отломков в гипсовой повязке после лечения; б - лечение аппаратом Илизарова;
в - через 5 мес. консолидация: состояние после снятия аппарата. По данным
В. М. Мельниковой и О. Н. Марковой (1975), при подостром остеомиелите
монокультура стафилококка встречается только у1 /3больных: у 2/3 - появляются
ассоциации из двух и трех микробов. При хроническом остеомиелите в состав
ассоциаций, как правило, входит уже 4-5 видов микробов. В ассоциациях
появляются кишечная палочка, энтерококк, протей, синегнойная палочка и
другие микробы, причем добиться исчезновения из ассоциаций протея и синегнойной
палочки весьма трудно. Основным микробом костной раны, естественно, является
стафилококк. Если в ранний период остеомиелита микрофлора ран и свищей
чувствительна ко многим антибиотикам, то в хронический период из глубины
свищевых ходов высеваются ассоциации микробов, устойчивые почти ко всем
применяемым антибиотикам.
О. Н. Маркова и В. М. Мельникова (1975) рекомендуют применение лиикомицина
как при острой, так и при хронической стафилококковой инфекции костной
ткани. Если микрофлора - чувствительна к пенициллину или тетрациклину,
начинать лечение надо с этих антибиотиков, а затем назначать макролиды
или полусинтетические пенициллины (метициллин, оксациллин) и только при
устойчивости стафилококка к этим препаратам применять линкомнцин. Учитывая
способность линкомицина действовать внутри костной ткани, целесообразно
ограничить его применение в других случаях, оставив его в резерве как
наиболее ценный препарат для лечения стафилококковых поражений костей
и суставов. Однако и при инфекции костей и суставов не следует назначать
линкамицин без особых показаний, чтобы как можно дольше сохранить чувствительность
микрофлоры к этому ценному антибиотику.
Показанием к ,проведению регионарной перфузии могут быть только крайне
тяжелые, не поддающиеся лечению другими методами острые и хронические
свищевые формы остеомиелита. И. Л. Крупко (1965) считает, что особенно
показана перфузия больным, у которых безуспешно проводились многократные
оперативные вмешательства, но свищевые ходы с нечувствительной к антибиотикам
флорой не поддаются ни оперативному, ни консервативному лечению. Перфузия
позволяет создать в конечности с изолированным кровообращением сверхвысокую
концентрацию антибиотиков при высоком насыщении крови кислородом, витаминами,
гормонами и антикоагулянтами. Клинические наблюдения (П. А. Куприянов,
И. Л. Крупко, М. Н. Фаршатов, 1959, 1962, 1965), показали, что перфузия
редко может быть использована как самостоятельный лечебный метод. Чаще
она должна сочетаться с оперативными вмешательствами, главным образом
радикальной секвестрэктомией.
Метод перфузии нельзя относить к числу простых и безопасных, поэтому он
применяется при наиболее тяжелых формах остеомиелита и только в высококвалифицированных
научно-исследовательских учреждениях. В тяжелых случаях применяют внутриаортальное
введение через тонкий постоянный катетер антибиотиков и антисептических
средств (Н. Е. Махсон, 1978). У больных с повышенной чувствительностью
к антибиотикам вместе с антибиотиками следует назначать антигистаминные
препараты (димедрол, супрастин, пипольфен и др.), а в случае необходимости
полностью отменить антибиотики и перейти к лечению сульфаниламидами или
нитрофурановыми препаратами. У ослабленных больных при длительном лечении
антибиотиками профилактически следует применять противогрибковые препараты
: нистатин, леворин и др. (О. Н. Маркова, В. М. Мельникова, 1975).
Для повышения эффективности терапии, особенно у ослабленных больных, введение
антибиотиков следует сочетать со средствами, стимулирующими реактивность
организма и способствующими борьбе с инфекцией, а именно: дробные переливания
крови, витаминотерапия (А, В, С, D), введение продигиозана, вакцин, сывороток,
стафилококкового анатоксина, антистафилококковой плазмы, алоэ, стекловидного
тела, АТФ и других препаратов. При антибиотикотерапии инфекций, особенно
септического характера, когда в организме создается дефицит гамма-глобулина,
следует вводить гамма-глобулин (по 0,5-2 мл/кг, желательно внутривенно
однократно или несколько раз). Назначают также внутривенное вливание изотонического
раствора хлорида натрия, глюкозы, а также проводят противоинтоксикационную
терапию (гемодез и др.). На современном этапе местное лечение гнойно-некротических
ран немыслимо без применения протеолитических ферментов, представляющих
собой биологически активные препараты. В. И. Стручков (1967), много лет
изучавший действие протеолитических ферментов, рекомендует использовать
их при лечении нагноившихся ран, флегмон мягких тканей и остеомиелита.
Для лечения гнойно-воспалительных заболеваний конечностей применяют в
настоящее время следующие протеолитические ферменты: трипсин, химотрипсин,
химопсин, плазмин, стреп-токиназу, щих собой биологически активные препараты.
В. И. Стручков (1967), много лет изучавший действие протеолитических ферментов,
рекомендует использовать их при лечении нагноившихся ран, флегмон мягких
тканей и остеомиелита. Для лечения гнойно-воспалительных заболеваний конечностей
применяют в настоящее время следующие протеолитические ферменты: трипсин,
химотрипсин, химопсин, плазмин, стрептокиназу, бактериальную дезоксирибонуклеазу
и другие ферменты, в том числе комбинированные препараты. Основное терапевтическое
действие ферментных препаратов основано на их протеолитическом, противовоспалительном,
антикоагуляционном и дегидратационном свойствах. Ферменты могут также
расщеплять пенициллиназу и некоторые бактериальные токсины. При этом они
не тормозят рост грануляций и эпителизацию ран (Н. Ф. Камаев, 1962; В.
И. Стручков и др., 1970).
Комплексное использование стафилококкового анатоксина с антибиотиками,
разработанное И. В. Руфановым с сотр. (1964), применяемое с лечебной целью
при инфицированных стафилококком открытых переломах И. А. Мовшовичем и
соавт. (1969), оказалось также весьма эффективным даже у тяжелобольных.
Стафилококковый анатоксин следует комбинировать с теми антибиотиками,
к которым выявлена наибольшая чувствительность микробов, что не только
позволяет повысить иммунитет и снизить сенсибилизацию организма, но и
надежно .подавляет развитие возбудителя инфекции.
Несмотря на определенные достижения, лечение травматических остеомиелитов
до настоящего времени представляет исключительно большие трудности. Некоторые
больные многократно и безуспешно подвергаются операции и комплексному
лечению, а процесс в кости рецидивирует.