Повреждения передней крестообразной связки наблюдаются значительно чаще, чем задней. Разрывы крестообразной связки встречаются чаще в сочетании с другими повреждениями и реже наблюдаются изолированно. Разрыв передней крестообразной связки с одновременным разрывом внутренней боковой связки и внутреннего мениска происходит при насильственной абдукции и ротации.
Различают растяжения, частичный разрыв, полный разрыв на протяжении или у места прикрепления связки к кости, разрыв с отрывом костной ткани межмыщелкового возвышения.
Симптомы и распознавание. В остром периоде повреждение связки маскируется гемартрозом и синовитом коленного сустава, периартикулярным кровоизлиянием и отеком. Диагноз повреждения крестообразных связок в остром периоде травмы можно и нужно ставить, так как от этого зависит правильность выбора метода лечения. Для этого следует применить обезболивание - инъекцию 2 мл 2% раствора морфина (у взрослого) под кожу, аспирировать жидкость из коленного сустава и вести в сустав 30 мл 1% раствора новокаина.
Рентгенологическое исследование обязательно. Оно дает возможность распознать отрыв межмыщелкового возвышения большеберцовой кости, которое указывает, что одновременно произошел отрыв передней крестообразной связки. Отрыв костной пластинки от заднего края суставной площадки большеберцовой кости указывает на сопутствующий отрыв задней крестообразной связки. Особенно ценным симптомом» разрыва крестообразной связки является так называемый симптом выдвижного ящика. Для этого больному необходимо расслабить мышцы бедра, согнув колено до прямого угла. При разрыве передней крестообразной связки голень можно легко выдвинуть кпереди по отношению к бедру, а при разрыве задней крестообразной связки - кзади. Разрыв крестообразной связки позволяет вращать голень кнутри, смещать ее во фронтальной плоскости и чрезмерно расправлять коленный сустав. Все эти симптомы бывают выражены лишь при полных разрывах, и отрывах крестообразной связки; что касается растяжений и частичных разрывов, то они, в том числе и симптом «выдвижного ящика», могут отсутствовать или быть маловыраженными. Слабо выраженный! симптом «выдвижного ящика» наблюдается при атрофии мышц бедра, расслаблении и дисторсиях связочного аппарата коленного сустава, даже при отсутствии разрыва крестообразных связок. После стихания; острых травматических явлений остается неустойчивость и неуверенность при ходьбе. Особенно трудно подниматься по лестнице. Приседание на одной ноге невозможно. При разрыве передней крестообразной связки голень часто подвывихивается кпереди, а при разрыве задней крестообразной связки - кзади. Эти подвывихи голени могут сопровождаться рецидивом выпота в коленном суставе.
Лечение. Если при обследовании после аспирации жидкости из коленного сустава не получено убедительных данных, указывающих на разрыв крестообразной связки, накладывают гипсовый тутор. Через 10-12 дней больной начинает ходить вначале при помощи костылей, с нагрузкой на ногу. До этого он лежит в постели и с ним занимаются лечебной гимнастикой. Гипсовую повязку снимают при растяжениях и частичных разрывах крестообразных связок через 6 нед, а при разрывах и отрывах в случае невозможности выполнения операции или отказа больного от нее не раньше чем через 7 нед. Затем назначают дозированные движения в коленном суставе, физиотерапевтические процедуры и массаж. Трудоспособность восстанавливается через 1,5-3 мес после травмы.
Операция показана в тех случаях, когда устанавливается полный изолированный или сочетанный разрыв крестообразной связки. Вместе с тем всегда следует учитывать, что разрыв ее сочетается с разрывом внутренней боковой связки. В этих случаях необходимо одновременно устранить эти повреждения. Операцию следует производить в течение ближайших 2-5 дней после травмы. Если операция задерживается, то уже через 2 нед отмечается ретракция и рассасывание концов связки, что затрудняет наложение первичного шва.

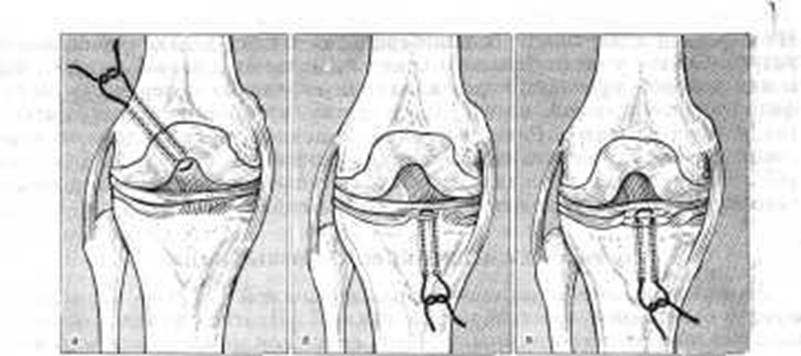
Рис. 160. Оперативное восстановление свежего разрыва передней крестообразной связки. а - в проксимальном отделе; б - в дистальном отделе; в - при отрыве межмыщелкового возвышения.
Свежий разрыв передней крестообразной связки. Операция производится под жгутом, наложенным в верхней трети бедра. Анестезия внутрикостная или общая. Разрез парапателлярный. Из коленного сустава удаляют сгустки и жидкую кровь. В тех случаях, когда разрыв связки произошел в проксимальной части, узкий канал просверливают в наружном мыщелке бедра (рис. 160). На наружной» поверхности мыщелка делают небольшой разрез из межмыщелковой вырезки через обычное место прикрепления передней крестообразной связки в направлении вверх, кнаружи и кзади. Затем прошивают связку ниткой, концы которой проводят через просверленный канал; для того чтобы укрепить их, прошивают через надкостницу, мягкие ткани; и завязывают. При разрыве передней крестообразной связки в дистальной части просверливают узкий канал из передневнутренней поверхности внутреннего мыщелка большеберцовой кости, который начинают на 4 см ниже нее и ведут в косом направлении: спереди назад и к середине суставной площадки большеберцовой кости, к месту прикрепления крестообразной связки. Матрацным швом прошивают оторвавшуюся связку и оба конца нитки проводят через канал изнутри кнаружи. Концы нитей прошивают через надкостницу и завязывают. Если мениск поврежден, его удаляют. В тех случаях, когда боковая связка разорвана, ее также восстанавливают. Раны зашивают в положении; сгибания колена и накладывают гипсовый тутор в выпрямленном положении на 6-7 нед. Больной ходит в течение всего этого периода с помощью костылей без нагрузки на ногу и активно упражняет мышцы, конечности. После укрепления мышц разрешается оставить костыли.
Свежий разрыв задней крестообразной связки. Производят S-образный разрез в подколенной области. Рассекают фасцию по линии разреза. Внутреннюю головку икроножной мышцы оттягивают кнаружи, а полусухожильную и полуперепончатую мышцы – кнутри. В некоторых случаях приходится Z-образно пересекать внутреннюю головку икроножной мышцы. При отрыве проксимального конца задней крестообразной связки просверливают канал во внутреннем мыщелке бедра в направлении из межмыщелковой вырезки вверх и кнутри. Оторванную связку прошивают. Оба конца нити проводят через канал, прошивают через мягкие ткани на внутреннезадней части мыщелка и завязывают. Если оторвалась дистальная часть задней крестообразной связки вместе с костным отломком, его пришивают или привинчивают к ложу. В тех случаях, когда связка оторвалась просверливают канал через большеберцовую кость сзади вперед и вниз.
На передней поверхности большеберцовой кости делают небольшой разрез. Связку у ее дистального конца прошивают длинной ниткой, оба конца которой проводят через канал на переднюю поверхность метафиза большеберцовой кости. Здесь нитку прошивают через мягкие ткани и завязывают. Раны послойно зашивают и накладывают гипсовый тутор в положении сгибания в коленном суставе под углом 165°. Через 3 нед гипсовую повязку снимают и вновь накладывают гипсовый тутор в положении полного разгибания еще на 3-4 нед.
Межмыщелковое возвышение большеберцовой кости отрывается вместе с передней крестообразной связкой. Диагноз устанавливается на основании рентгенограммы. Степень смещения межмыщелкового возвышения может быть различной. Отрывы чаще всего происходят у юношей.
Лечение. Аспирируют кровь из коленного сустава и вводят в него 10-15 мл 1% раствора новокаина. Вначале колену придают положение переразгибания, голень отводят в коленном суставе. Затем колено выводят из этого положения и накладывают гипсовый тутор в выпрямленном положении. Если рентгенограмма показывает, что отломок расположен правильно, через 3 нед вновь нужен рентгенологический контроль. В тех случаях, когда положение отломков хорошее, гипсовую повязку оставляют еще на 3-5 нед. Если же при значительном смещении отломка первично не произошло вправления или вновь наступило смещение, показано оперативное лечение.
Оперативное лечение. Производят такую же операцию, как при отрыве дистального конца передней крестообразной связки, которая весьма эффективна.
Восстановление передней крестообразной связки в хронических случаях, при незначительном и даже умеренном симптоме «выдвижного ящика», если у больных не требуется повышенной устойчивости коленного сустава, особенно у людей старшего возраста, не показано. У таких больных в случае повреждения внутренней боковой связки необходимо восстановить ее и укреплять мышцы бедра и голени, которые играют большую роль в обеспечении удовлетворительной устойчивости коленного сустава. У людей с повышенными требованиями к устойчивости коленного сустава (у спортсменов, артистов балета и т. п.) при умеренном и значительном симптоме «выдвижного ящика» восстановление крестообразной связки и других повреждений всегда необходимо.
В случаях выраженного деформирующего артроза коленного сустава, неустойчивости его, при резком симптоме «выдвижного ящика» внутрисуставное восстановление крестообразных связок хотя и создает устойчивость, но боли не снимает и артроз прогрессирует.
Операция по Грекову. И. И. Греков в 1914 г. впервые предложил и осуществил восстановление передней крестообразной связки из широкой фасции бедра, проведенной через просверленный в наружном мыщелке бедра канал. Этот принцип использовали М. И. Ситенко (1927), Hey Grows (1920), W. Campbell (1939), Smith (1954) и др. В настоящее время для этой же цели применяется лавсановая лента.
Операция по Ситенко. С целью восстановления крестообразных связок коленный сустав вскрывают через медиальный разрез. Для восстановления передней крестообразной связки просверливают два канала: один – в наружном мыщелке бедра, начинающийся над надмыщелком бедра и кончающийся в межмыщелковой ямке, Другой – во внутреннем мыщелке голени, начинающийся на уровне бугристости большеберцовой кости и кончающийся в передней ямке межмыщелкового выступа.
Через оба канала проводят свернутую в трубку полоску (20х2 см) широкой фасции бедра, взятую с наружной поверхности другого бедра. Оба свободных конца фасции укрепляют с помощью швов в костно-надкостничных ложах, образованных на наружной поверхности обоих мыщелков. Верхний свободный конец фасции укрепляют с помощью швов в сделанном субкортикальном ложе на наружной поверхности бокового мыщелка бедра. Нижний свободный конец "фасции также прикрепляют к внутреннему мыщелку бедра после предварительного натяжения при полусогнутом положении коленного сустава. Вместо широкой фасции в последние годы используют лавсановую ленту. Заднюю крестообразную связку восстанавливают по такому же принципу из дополнительного разреза в области наружного мыщелка голени, впереди головки малоберцовой кости. Канал просверливают через наружный мыщелок голени и внутренний мыщелок бедра.
Операция по Ланда (рис. 161). Восстановление передней крестообразной связки производится из сухожильно-апоневротического лоскута длиной 13-15 см с нижним основанием, взятым из апоневротического растяжения прямой: мышцы бедра, покрывающего коленную чашку, и из собственной связки надколенника. Далее пробойником с диаметром просвета 7 мм пробивают один канал, снаружи внутрь, в наружном мыщелке бедра так, чтобы выходное отверстие располагалось в глубине межмыщелковой ямки бедра. Второй канал пробивают, начиная от бугристости большеберцовой кости и заканчивая кзади от переднего рога медиального мениска. С помощью проволочной петли трансплантат проводят через канал в большеберцовой кости, а затем через канал в латеральном мыщелке бедра. Голень сгибают в коленном суставе под углом 90°; лоскут при этом натягивают и укрепляют швами или тонким костным штифтом, вбитым в канал мыщелка бедра. Для восстановления задней крестообразной связки пользуются сухожилием полуперепончатой мышцы.
После операции накладывают заднюю гипсовую лонгету, фиксирующую коленный сустав под углом 155°. На следующий день при скоплении крови в коленном суставе ее отсасывают. Пункцию иногда приходится делать через день еще 1-2 раза. После снятия швов накладывают гипсовую гильзу. Ее снимают через 3-4 нед и приступают к дозированным движениям в коленном суставе и к парафинотерапии. Прогноз вполне удовлетворительный. Сгибание в коленном суставе достигает 70-80°, устойчивость при ходьбе восстанавливается.
Операция по Гей Гровсу-Смитсу (рис. 162). Производят одновременное восстановление передней крестообразной и внутренней боковой связок. Делают длинный S-образный передневнутренний разрез. Коленный сустав вскрывают и обследуют. При наличии повреждения мениск удаляют. Затем производят длинный разрез на наружной поверхности бедра и коленного сустава и вырезают полоску 20х3 см из широкой фасции бедра с основанием (ножкой) на уровне края суставной поверхности большеберцовой кости. Просверливают при помощи сверла толщиной 8 мм канал в наружном мыщелке бедра и в передневнутренней части мыщелка большеберцовой кости. Полоску фасции свертывают в трубку, проводят снаружи внутрь через образованный канал в наружном мыщелке бедра и далее со стороны сустава через канал, образованный во внутреннем мыщелке большеберцовой кости. Согнув голень в коленном суставе, натягивают проведенную полоску фасции и затем проводят ее кверху по внутренней поверхности коленного сустава. Конец полоски фасции фиксируют в: образованном на поверхности внутреннего мыщелка бедра костном ложе. Для этой цели в последние годы используют лавсановую ленту. После операции колено фиксируют под углом 160°. С 3-5-го дня: начинают упражнения четырехглавой мышцы. Через 4 нед гипсовую повязку снимают, делают съемную повязку и начинают движения в. коленном суставе. Полная нагрузка на ногу разрешается через 3 мес.
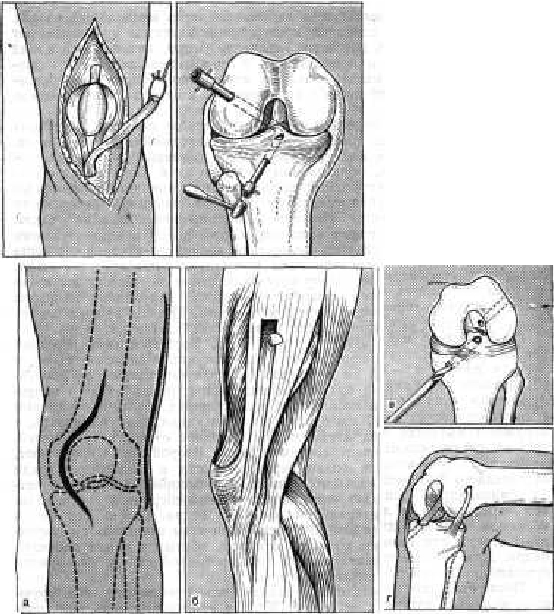
Рис. 161. Оперативное
восстановление передней крестообразной связки по Ланда. Образование
сухожильно-апоневротического трансплантата для новой крестообразной связки
и образование каналов в большеберцовой и бедренной костях.
Рис. 162.
Операция Гей Гровса-Смитса (а, б, в, г).
Разрывы задней крестообразной связки наблюдаются редко.
Оперативное лечение. Один из способов восстановления был упомянут при описании операции Ситенко. Мы с успехом производим следующую операцию.
Операция Каплана. Коленный сустав вскрывают через передневнутренний парапателлярный разрез, который начинают на 5 см выше верхнего полюса надколенника, далее продолжают по краю надколенника и собственной связке надколенника и проводят на 6 см ниже суставной поверхности большеберцовой кости. Сустав вскрывают и обследуют. В толще надколенника по средней линии просверливают канал (рис. 163, I вариант). Для образования связки используют полоску фасции или лавсановую ленту, применяемую в настоящее время чаще.
На наружной поверхности бедра делают специальный продольный разрез и берут полоску широкой фасции 20х3 см. Один конец ленты продольно пришивают к сухожилию четырехглавой мышцы на протяжении 3 см над верхушкой надколенника. Другой свободный конец ленты протягивают через просверленный канал в надколеннике или верхнюю часть ленты, укладывают и фиксируют узловыми швами по передней поверхности надколенника (рис. 163, II вариант). Затем в мыщелках большеберцовой кости просверливают канал при помощи сверла толщиной 7-9 мм. Канал просверливают с точки, расположенной на 5 см ниже края суставной поверхности на 0,5-1 см кнутри от бугристости большеберцовой кости, в направлении снизу вверх к внутрисуставной точке, находящейся на 0,5 см кнаружи и кпереди от межмыщелкового бугорка большеберцовой кости. Свободный конец ленты проводят спереди назад в сустав через щель, образованную скальпелем в собственной связке надколенника под самым нижним полюсом его. Затем ленту с помощью толстого зонда проводят через образованный канал изнутри кнаружи. При полном устранении смещения голени кзади в выпрямленном положении колена натягивают проведенную ленту. Для лучшей фиксации ленты на 1 см ниже выхода ее просверливают канал в поперечном направлении под бугристостью большеберцовой кости. Конец ленты проводят через этот канал и подшивают к ленте у выхода ее из первого канала.
Зашивают рану послойно и накладывают гипсовую повязку на бедро и голень в выпрямленном положении. С 3-5-го дня начинают упражнения четырехглавой мышцы. Через 4-5 нед повязку снимают, накладывают съемную лонгету и приступают к движениям в коленном суставе. Полная нагрузка на ногу без лонгеты разрешается через 3 мес.
Операция внесуставного восстановления устойчивости коленного сустава при разрывах и недостаточности крестообразных и боковых связок путем образования боковой крестообразной связки по Каплану: (рис. 164). Предложено несколько способов внесуставного восстановления устойчивости коленного сустава при разрыве передней крестообразной и внутренней боковой связок. В частности, Н. Blair (1942) создавал крестообразные боковые связки из полосок широкой фасции, которые подшивал на уровне сустава к сухожилиям мышц. Предложенная нами операция образования двух перекрещивающихся экстраартикулярных боковых связок на внутренней или наружной поверхности коленного сустава заключается в следующем. Обнажают внутренний мыщелок бедра между m. vastus medialis и т. sartorius. Через него, чуть ниже надмыщелка, спереди назад просверливают канал шириной 4-5 мм и длиной 3-4 см. Затем обнажают мыщелок большеберцовой кости. На 1,5-2 см ниже суставной щели просверливают продольно два параллельных коротких костных канала (один – передний, другой – задний), отстоящих один от другого на 3-4 см. Колено сгибают под углом 150-160°. Свободную полоску широкой фасции бедра шириной 1,5-2 см, длиной 20-22 см или лавсановую ленту такой же ширины проводят через поперечный канал в мыщелке бедра. Оба конца ленты одинаковой длины перекрещивают и один конец проводят через просверленный передний канал в большеберцовой кости, а другой – через задний канал. Затем оба конца ленты сшивают, рану зашивают. При повреждении наружной боковой связки экстраартикулярная перекрещивающаяся связка образуется между наружными мыщелками бедра и голени. На бедро и голень накладывают гипсовую повязку при согнутом под углом 155-160° колене. Кожные швы снимают на 40-й день. На 20-25-й день начинают движения в коленном суставе.
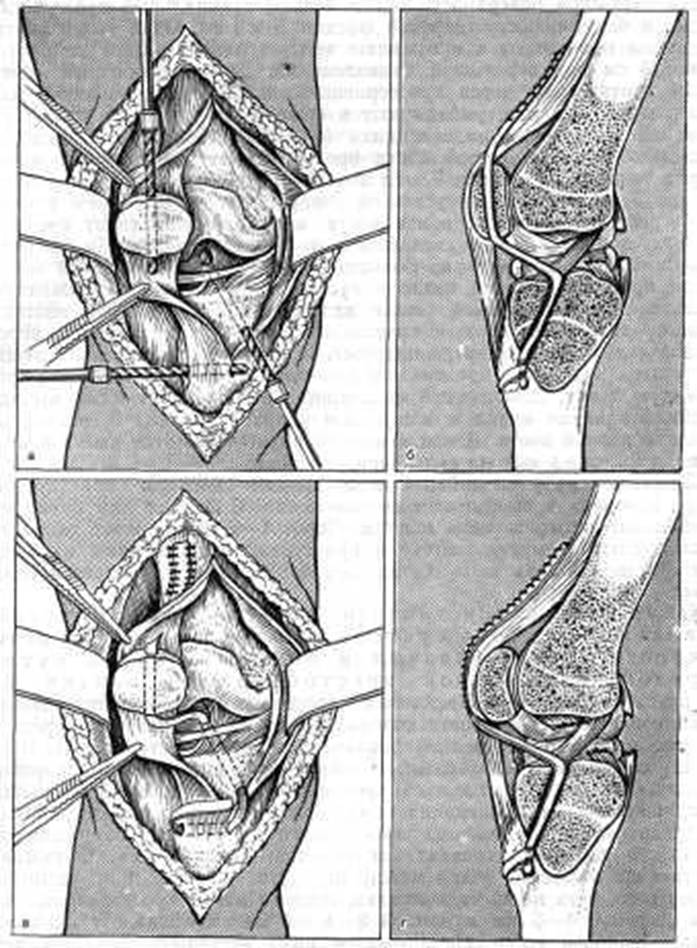
Рис. 163. Операция Каплана при разрыве задней крестообразной связки. I вариант: а – просверливание каналов в надколеннике, внутреннем мыщелке большеберцовой кости и под бугристостью большеберцовой кости; б – проведение ленты через эти каналы и укрепление их; в – общий вид расположения образованной связки; II вариант: г – общий вид расположения образованной связки; канал в надколеннике не просверливается; связка проходит по передней поверхности надколенника.
Эта операция показана при разрывах внутренней или наружной боковой связки или при их сочетании; при старых изолированных разрывах передней или задней крестообразной связки или при сочетании с разрывами боковых связок; при наличии деформирующего артроза, а у людей выше среднего роста – во всех случаях. Образование двух экстраартикулярных связок показано во всех случаях, когда имеется разрыв всех связок, сопровождающийся неустойчивостью коленного сустава. В зависимости от показаний наружная крестообразная связка образуется с внутренней или наружной поверхности с обеих сторон коленного сустава.
Синовиальная оболочка, выстилающая полость коленного сустава, образует складки и воронки, содержащие жировые включения. По обеим сторонам собственной связки надколенника и под ним залегает парная крыловидная складка со значительным включением жировой ткани.
Внутрисуставная травма коленного сустава может сопровождаться повреждением рыхлой жировой ткани, кровоизлиянием в нее, развитием острого отека, а в дальнейшем и асептического воспалительного процесса, гиперплазией жировой ткани, фиброзно- склеротическим перерождением ее и гипертрофией синовиальных складок (болезнь Гоффа).
Симптомы и распознавание. По обеим сторонам собственной связки надколенника определяется симметричная и ограниченная болезненная припухлость. Ощупывание собственной связки надколенника болезненно. В суставе может быть небольшой выпот. Сгибание в колене ограничено и болезненно. В дальнейшем припухлость может уменьшиться, но утолщение и болезненность капсулы остаются. Больные жалуются на быструю утомляемость и боль под коленной чашкой при сгибании. Иногда отмечается небольшая атрофия четырехглавой мышцы. В некоторых случаях увеличенные синовиальные складки ущемляются, блокируют сустав и вызывают острую боль, напоминающую боль при ущемлении в случаях разрыва мениска или при суставной мыши. В отличие от них боль при ущемлении синовиальной складки локализуется под коленной чашкой и при этом отсутствуют другие симптомы, характерные для ущемления при разрыве менисков и для суставной мыши.
Такие рецидивирующие ущемления гипертрофированных синовиальных складок сопровождаются повторным скоплением выпота в коленном суставе.
Лечение. Непосредственно после травмы накладывают гипсовую гильзу на 7—10 дней. Затем назначают физиотерапевтические тепловые процедуры, способствующие рассасыванию кровоизлияния и отека. В более застарелых случаях, когда лечение теплом, парафином, озокеритом и грязелечение не дают успеха, показано оперативное лечение.
Операция заключается в удалении гиперплазированной и склерозированной жировой ткани. Для этого делают разрез параллельно собственной связке надколенника с внутренней стороны. При артротомии нужно обследовать коленный сустав и исключить наличие в нем других повреждений. Увеличенную крыловидную связку синовиальной оболочки, периодически ущемляющуюся и вызывающую острую боль в коленном суставе, следует полностью иссечь и после этого наложить на синовиальную оболочку швы, не проникающие в полость коленного сустава. Результаты оперативного лечения обычно хорошие.
Под влиянием острой однократной или хронической суммирующейся травмы на внутренней поверхности коленной чашки на ограниченном участке могут образоваться трещины, происходит отслойка хряща с последующим развитием поверхностных и более глубоких деструктивных изменений — разволокнение, некроз и рассасывание хряща и образование соединительной ткани — так называемая хондропатия надколенника.
Симптомы и распознавание. В остром периоде травмы коленного сустава, при ушибе и гемартрозе трудно установить повреждение хряща надколенника. Больные иногда обращаются к врачу спустя много времени после травмы по поводу болей в коленном суставе, «опухоли» колена, ограничения движений. Они отмечают боль под коленной чашкой, усиливающуюся при разгибании голени навесу. Боль носит особенно острый характер на определенном уровне разгибания голени. При этом больные указывают, что под коленной чашкой что-то «задевает», «цепляется». Больные стараются не сгибать колено, конечность при ходьбе выпрямлена. Боль усиливается при легком давлении на коленную чашку в момент движения в коленном суставе. Перемещение коленной чашки в поперечном направлении к оси конечности при расслабленной четырехглавой мышце вызывает боль. При активных и пассивных перемещениях надколенника ощущается хруст. Часто имеется выпот в коленном суставе; под влиянием покоя он может рассосаться, а затем рецидивирует. Отмечается небольшая атрофия четырехглавой мышцы бедра. Иногда на боковой рентгенограмме видна небольшая шероховатость хрящевой поверхности коленной чашки.
Распознавание повреждения хряща и хондропатии надколенника часто представляет трудности. Обычно заболевание диагностируется как травматический синовит, деформирующий артроз, разрыв мениска, туберкулезный синовит. Иногда диагноз устанавливается лишь на операционном столе после вскрытия коленного сустава. Во всех случаях артротомии по поводу закрытой травмы коленного сустава обязательно производят осмотр хряща надколенника. Трещины, отслойки хряща и хондропатия надколенника могут сочетаться с другими внутрисуставными повреждениями (разрывами мениска, крестообразных связок и др.) или привести к развитию посттравматических осложнений – синовиту и артрозу.
Лечение. В остром периоде травмы коленного сустава и в легких случаях хондропатии из коленного сустава отсасывают жидкость, тут же вводят 20 мл 2% раствора новокаина и накладывают гипсовый тутор на 10 дней. После снятия его применяют парафино-, озокерито- и грязелечение, дозированные движения в коленном суставе.
В более тяжелых случаях, сопровождающихся болями и травматическим синовитом, показана операция. Сустав вскрывают через внутренний парапателлярный разрез. Приподнимая крючками внутренний край коленной чашки, одновременно повертывают надколенник таким образом, чтобы можно было осмотреть его хрящевую поверхность. При ограниченном и поверхностном поражении хряща достаточно гладко срезать нетолстый слой его острым ножом; при более глубоком поражении, сопровождающемся хроническим травматическим синовитом, удаляют деструктивный очаг во всю глубину, до костной ткани. Края дефекта и дно сглаживают. Далее образуют небольшое «окно»: производят частичное иссечение синовиальной оболочки и фасциально-апоневротической оболочки. Вследствие образовавшегося дефекта в синовиальной оболочке создается постоянный дренаж из сустава в околосуставные ткани и жидкость в коленном суставе не накапливается. После операции на 4 нед накладывают гипсовый тутор. Швы снимают на 8-й день. Больному разрешают ходить в гипсовой повязке с 15-18-го дня. После снятия повязки назначают физиотерапевтические процедуры, грязелечение, дозированные и постепенно нарастающие в объеме движения.
Подкожный разрыв сухожилия может произойти в момент резкого сокращения четырехглавой мышцы бедра, например когда при скольжении ног вперед человек старается, резко выпрямив корпус, предупредить падение назад. В большинстве случаев сухожилие разрывается непосредственно над надколенником. Подкожный разрыв собственной связки надколенника чаще происходит в результате прямой травмы, например при падении на согнутое колено. Разрыв локализуется под надколенником, чаще всего ближе к бугристости большеберцовой кости.
Легче разрываются дегенеративно измененные сухожилия и связки, особенно при табесе и сирингомиелии. Как правило, разрыв происходит в поперечном направлении. Различают полные и частичные разрывы. При разрывах сухожилия четырехглавой мышцы нередко рвется также сумка сустава.
Мы оперировали одного больного с полным двусторонним разрывом собственных связок вскоре после травмы.
Симптомы и распознавание. В момент разрыва больной ощущает удар или треск, который иногда слышен на расстоянии; боль при этом носит острый характер. Функция четырехглавой мышцы при полных разрывах ее сухожилия и собственной связки надколенника выпадает; при частичных разрывах в остром периоде разгибание колена невозможно. В случаях разрыва сухожилия четырехглавой мышцы над коленной чашкой прощупывается дефект. Надколенник остается несмещенным. В отличие от этого при разрыве собственной связки дефект прощупывается под надколенником, коленная чашка вследствие сокращения четырехглавой мышцы смещается кверху. Это хорошо видно на рентгенограмме. Если разрыв сухожилия четырехглавой мышцы сопровождается разрывом суставной сумки, образуется гемартроз.
Лечение. При частичных разрывах сухожилия четырехглавой мышцы и собственных связок надколенника в область повреждения вводят 20 мл 1% раствора новокаина и на 2 нед накладывают заднюю гипсовую шину.
Полные разрывы сухожилия четырехглавой мышцы и собственной связки надколенника лечат оперативно. Восстановить сухожилие и связку чрезвычайно важно. В противном случае разгибание голени невозможно, коленный сустав остается неустойчивым, что ведет к таким последствиям, как частое падение, дополнительные повреждения при падении и т.д.
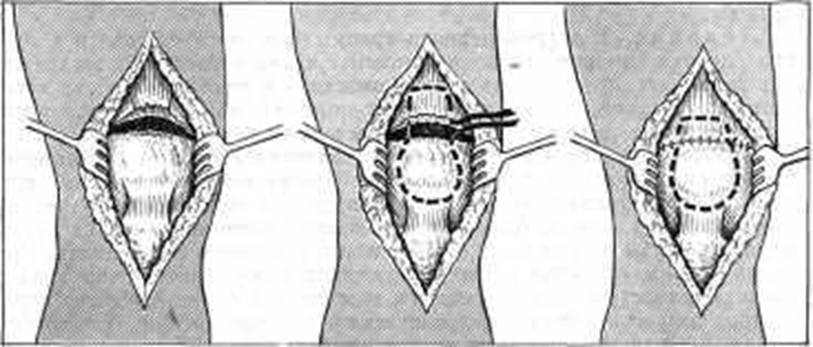
Рис. 165. Операция восстановления разрыва четырехглавой мышцы по Каплану.
Операция восстановления сухожилия четырехглавой мышцы по Каплану. Производят операцию под общим или местным обезболиванием срочно, лучше в первые дни, когда сблизить концы разорванного сухожилия удается легко (рис. 165). Делают продольный срединный разрез, начиная на 4-5 см выше верхнего конца сухожилия четырехглавой мышцы и доходя до середины надколенника. Удаляют гематому. Отступя на 1,5 см от края и параллельно ему, проксимальный конец сухожилия прошивают непрерывным матрацным швом при помощи толстой шелковой нити или узкой лавсановой ленты. Этот шов продолжается вокруг коленной чашки. Края разорванного сухожилия сближают путем низведения проксимальной части острым трехзубым крючком. После сближения краев разорванного сухожилия свободные концы нити завязывают морским узлом. Дополнительно на края сухожилия накладывают узловые швы. Зашивают кожную рану. На ногу при выпрямленном колене накладывают гипсовый тутор на 6 нед. После этого еще в течение 3-4 нед больной пользуется съемной гипсовой лонгетой.
В более поздние сроки мы восстанавливаем сухожилие следующим образом. Свободную полоску широкой фасции длиной 15-20 см и шириной 2,5-3 см или узкой лавсановой ленты накладывают в поперечно к оси конечности направлении на проксимальный конец сухожилия четырехглавой мышцы и подшивают несколькими узловыми шелковыми швами. Затем проксимальный конец сухожилия низводят острым трехзубым крючком. Оба конца пересаженной полоски фасций (или ленты) подшивают к дистальному концу сухожилия четырехглавой мышцы и к надколеннику. Один свободный конец полоски пересаженной фасции проводят через толщу собственной связки надколенника на противоположную сторону и сшивают с другим концом полоски фасции. Затем накладывают швы на кожу. Послеоперационное лечение такое же, как и после предыдущей операции.
Операция восстановления связки надколенника по Каплану (рис. 166). Делают продольный срединный разрез, проходящий на 3-4 см выше надколенника и на 3-4 см ниже бугристости большеберцовой кости. Свободную полоску широкой фасции длиной 20х3 см проводят по типу матрацного непрерывного шва вокруг надколенника через толщу сухожилия четырехглавой мышцы. Оба свободных конца прошивают с обеих сторон через толщу собственной связки надколенника. Под бугристостью большеберцовой кости поперечно просверливают канал и через него проводят оба свободных конца пересаженной полоски фасции. После этого острым трехзубым крючком максимально низводят коленную чашку и оба конца пересаженной широкой фасции в натянутом состоянии сшивают в пределах бугристости большеберцовой кости. Сближенные края собственной связки сшивают узловыми швами. Рану зашивают наглухо. Дальнейшее лечение такое же, как после операции по поводу застарелого разрыва сухожилия четырехглавой мышцы (рис. 167).
Вместо широкой фасции в настоящее время мы пользуемся лавсановой или капроновой лентой.
Операция восстановления собственной связки надколенника в позднем периоде. В этих случаях применяют такую же пластику лоскутом из широкой фасции. Для того чтобы можно было рано начать движения в коленном суставе и при этом избежать разрыва полоски фасции, в некоторых случаях мы накладывали параллельный проволочный шов. Иногда проводим проволоку через канал, просверленный в поперечном направлении в надколеннике и под бугристостью большеберцовой кости.
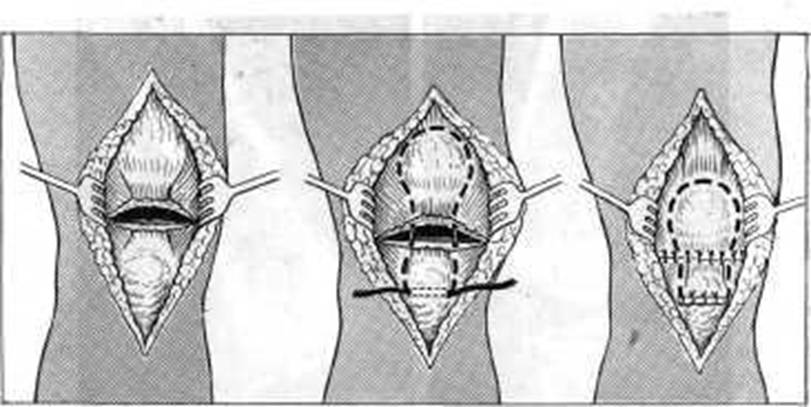
Рис. 166. Операция восстановления собственной связки надколенника по Каплану.