ДОКЛАД НА ЗАСЕДАНИЕ ВОЕННО-НАУЧНОГО ОБЩЕСТВА: РАНЕНИЯ СЕРДЦА
ОБЩАЯ ЧАСТЬ - "РАНЕНИЯ СЕРДЦА"
Проблема ранений сердца имеет многовековую историю. Впервые мысль о сохранении жизни при ранении сердца высказал Хеллариус (1458-1502). Это был практически единственный голос, терявшийся среди существовавших со времен Гиппократа, Галена, Аристотеля, Авиценны представлений о безусловности смертельного исхода после открытого повреждения сердца. Однако уже в конце 15 – начале 16 века появляются первые сообщения о возможности более или менее длительного выживания после ранения этого органа. Амбруаз Паре (1509-1590) впервые описал случай проникающего ранения сердца, когда раненый на дуэли шпагой, прежде чем упасть мертвым, был в состоянии преследовать своего противника на расстояние 200 метров. В 1641 г. Н.Мюллером опубликовано сообщение относительно ранения в сердце, когда пострадавший жил в течение 16 дней. В 1642 г. Wolf описывает рану сердца, зажившую самостоятельным рубцеванием. В последующие годы публикуются не только описания отдельных случаев ранения сердца, но и высказываются суждения относительно причин смерти и возможных методов лечения пострадавших. Так, в 1762 г. Morgagni указывает на скопление крови в перикарде при ранениях сердца, считая это основной причиной смерти при таком повреждении. Число наблюдений за ранеными в сердце с длительным выживанием постепенно накапливается, и в 18 столетии Dupuytren предлагает свою схему лечения, заключающуюся в полном покое, применении холода на область сердца и кровопускании. Н.И.Пирогов в 1865 г., описывая повреждения грудной клетки, рассматривал ранения в сердце как курьез и рекомендовал в этих случаях холод на грудь и покой. Полагая, что раны сердца и сосудов могут быть излечены обмороком, Н.И.Пирогов предлагал обильное кровопускание. Таким образом покой, холод и кровопускание в то время являлись единственными средствами, применяемыми при ранениях сердца. Тем не менее уже тогда высказывались более рациональные предложения. В первой половине 19 столетия накопилось значительное число наблюдений, и в 1868 году Fischer опубликовал сборную статистику, охватывающую 401 случай ранений сердца, в которой указаны примеры выздоровления в результате консервативных мероприятий (10-12%). Обобщив опыт, Fischer предлагал применить лечение, имеющее целью остановить опасное для жизни кровотечение, создать благоприятные условия для образования сгустка в ране сердца и бороться с явлениями воспаления сердца и перикарда. Кроме применения холода на область сердца и кровопускания, как крайнюю меру он предлагал искусственное удаление крови из перикарда введением в рану катетера или пункцией сердечной сорочки. Именно в это время заложены предпосылки, подтолкнувшие в дальнейшем хирургов к наложению шва на рану сердца, но тем не менее радикальные мероприятия рекомендуются лишь в исключительных случаях. Знаменитый немецкий хирург Т.Бильрот в 1883 году заявил, что хирург, который попытался бы зашить рану сердца, потерял бы всякое уважение своих коллег. Парацентез при скоплении жидкости в полости перикарда он считал “хирургическим легкомыслием”. Несмотря на столь жесткую оценку одного из виднейших хирургов того времени, пункция перикарда находит активного сторонника в лице Rose (1884), который впервые вводит термин “тампонада сердца”. Операции по освобождению сердца от сдавления Rose ставит по благотворному влиянию в один ряд с трахеостомией. В 1881 г. американский хирург Roberts высказался, что вскрытие перикарда и зашивание сердечной мышцы будут рассматриваться как радикальный способ лечения при ранениях сердца и время для этого уже наступило. Первая попытка наложения сердечного шва у человека сделана почти одновременно в 1896 году Farina в Италии и Kappelen в Норвегии. Больные погибли в результате послеоперационных осложнений, но сам факт смелой операции явился поворотным пунктом в лечении ран сердца. Несколько позднее, в том же 1896 году, Людвиг Рен впервые осуществил удачную кардиорафию при ранении правого желудочка, продемонстрировав на 26 съезде немецких хирургов в Берлине первого выздоровевшего больного после ушивания раны сердца. В 1897 году Perrozzani выполнил аналогичную операцию при ранении левого желудочка. Объектом активной хирургии вскоре стали и огнестрельные ранения сердца. Первую операцию по поводу слепого огнестрельного ранения сердца выполнил русский хирург А.Г. Подрез в 1897 г. Операция оригинальная и смелая предпринятая у 16-летней девушки, представляет исключительный интерес. А.Г. Подрез предполагал в случае обнаружения в мышце сердца пули предварительно наложить на его стенку два шва, затягивание которых после извлечения пули обеспечило бы быструю остановку кровотечения. Оригинальная идея А.Г. Подреза о наложении провизорных швов сохранила свое значение до настоящего времени. Многие хирурги в России и в других странах, оперировавшие на сердце по поводу инородных тел, с успехом пользовались этим приемом. Первая удачная кардиорафия при огнестрельном ранении была выполнена Lannay в 1902 году. Операции, выполненные при ранениях сердца, послужили толчком к изучению патологической анатомии и патофизиологии поврежденного сердца. Много ценного в разработку вопроса о ранениях сердца внесли русские хирурги Н.И. Напалков – работы по различным способам хирургического доступа к сердцу (1900), В.А.Оппель (1901), И.И.Греков (1904). В 1927 году вышла в свет монография Ю.Ю.Джанелидзе “Раны сердца и их хирургическое лечение”, охватывающая очень большой материал – 535 наблюдений, имеющихся в отечественной и зарубежной литературе за 25 лет. Богатейший опыт в лечении ранений груди приобрели советские хирурги в годы Великой Отечественной войны. В значительной степени этому способствовало создание специализированных госпиталей для раненых в грудь. Большой интерес представляют данные об опыте современных локальных войн. Например, во время войны в Южном Вьетнаме проникающие ранения груди отмечались у 9% раненых. Из них 18% подверглись срочной торакотомии, в том числе и по поводу ранений сердца.
С Т А Т И С Т И К А
Статистические данные о количестве и исходах лечения открытых повреждений сердца далеко не всегда однородны, так как отражают опыт разных периодов времени, различных по профилю лечебных учреждений, в значительной мере зависят от оснащенности и научно практической направленности клиник, а также от контингента больных.
В период ВОВ редкость клинических наблюдений ранений сердца связана с тем, что больные обычно остаются на поле боя. Так, по данным Васильева, среди погибших на поле боя в 5,2% вскрытий найдено повреждение сердца. Зауэрбрух считал, что этот процент выше - от 7 до 10, а В.Л.Бялик сообщает о 9,8%.
Ю.Ю.Джанелидзе собрал и опубликовал общие сведения о ранениях сердца в различных странах: к 1927 г. их было 535 за 25 лет (из них за время первой мировой войны 57), к 1941 г. число таких наблюдений увеличилось до 1000. На 1000 случаев ранений сердца структура ранений различных его отделов имеет следующую картину-см.табл.1.
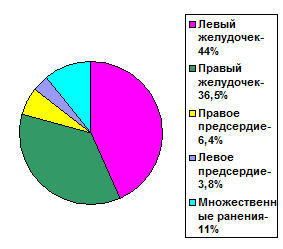
ТАБЛИЦА №1
CТРУКТУРА РАНЕНИЙ СЕРДЦА ПО ОТДЕЛАМ
В наше время удельный вес повреждений сердца и перикарда среди больных, поступающих в стационар с проникающими ранениями грудной клетки составляет от 5,1% (Кабанов А.Н. и др., 1982) до 13,4% (Гилевич Ю.С. и др., 1973)
За десятилетний период работы неотложной хирургической помощи
г. Красноярска из 1140 пострадавших с проникающими ранениями грудной клетки, которые поступили в стационары, было 106 случаев повреждений перикарда и сердца что составило 9,3%.
Таким образом мы видим, что ранения сердца в мирное время встречаются у 7-11% пострадавших с проникающими ранениями груди.
В экстренное хирургическое отделение БСМП г.Энгельса за 6 лет (1992-
-1998 гг.) поступил 21 больной с ранением сердца: 19 мужчин (90,4%) и 2 женщины (9,6%) в возрасте от 15 до 57 лет. (см.табл.2.)
ТАБЛИЦА №2
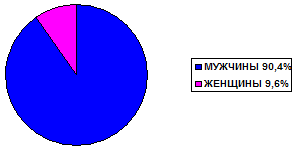
СТРУКТУРА РАНЕНИЙ СЕРДЦА ПО
ПОЛУ
Все травмы были нанесены ножом при умышленном нападении, или ссорах, чаще всего в состоянии алкогольного опьянения (62%). Это так называемая "криминальная травма". Пострадавшие, как правило доставлялись в стационар в первые 6 часов с момента получения травмы. У 45% больных ранение сердца сопровождалось гемотораксом, у 38%-пневмотораксом, 38% пострадавших поступили с тампонадой сердца, 47,6% (т.е. почти каждый второй пострадавший) поступили в состоянии шока. (см.табл.3.)
ТАБЛИЦА №3
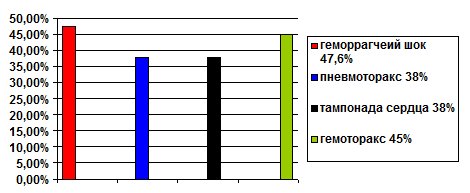
ОСЛОЖНЕНИЯ У ПОСТУПИВШИХ С РАНЕНИЕМ
СЕРДЦА
Все пострадавшие с ранением сердца нуждались в немедленном реанимационном и оперативном пособии. Известно, что исход в основном зависит от времени с момента ранения до операции и слаженности в работе медицинского персонала. Из 100% пострадавших 86% прооперированы в первый час с момента поступления, после первого часа прооперировано 14% больных. Структура ранения различных отделов сердца у этих больных следующая. (cм.табл.4.)
ТАБЛИЦА №4
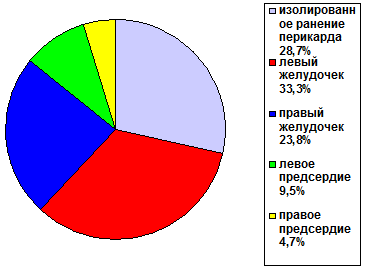
СТРУКТУРА РАНЕНИЙ ОТДЕЛОВ
СЕРДЦА
В ряде случаев ранение сердца сочеталось с повреждением органов брюшной полости. Частота торакоабдоминальных повреждений среди проникающих ранений груди мирного времени достаточно высока и составляет 13,5%. По нашим данным, ранения сердца с повреждением органов брюшной полости и диафрагмы наблюдались у 8 больных (38%) и у 1 больного без повреждения внутренних органов. Наиболее часто встречалось ранение печени (62,5%) и поперечно-ободочной кишки (50%). Тонкая кишка и желудочно-ободочная связка была повреждена у 12,5%. (cм.табл.5.)
ТАБЛИЦА №5
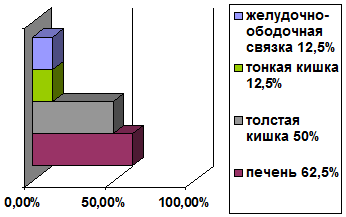
ЧАСТОТА ПОВРЕЖДЕНИЯ
ВНУТРЕННИХ ОРГАНОВ ПРИ ТОРАКОАБДОМИНАЛЬНЫХ РАНЕНИЯХ
К Л А С С И Ф И К А Ц И Я
Р А Н Е Н И Я С Е Р Д Ц А
К Л И Н И К А
Раненые в сердце обычно отмечают боли и другие субъективные ощущения в груди и области сердца, находятся в состоянии тревоги, испытывают чувство страха, беспокойство. Пострадавшие с явлениями тяжелого шока могут не предъявлять жалоб, а при сочетанной травме нередко обращают внимание на другие повреждения. С другой стороны, больные с выраженной тампонадой сердца, как правило, отмечают чувство нехватки воздуха, а при повреждении коронарных артерий и множественных ранениях – значительные боли в сердце.
Из обьективных симптомов обращает на себя внимание резкая бледность кожных покровов, частый нитевидный пульс, аритмия, расширение границ, глухость тонов сердца, снижение артериального и повышение венозного давления выше 15 см вод. ст., что весьма показательно для тампонады, особенно у больных с травмой и кровопотерей, у которых в иных ситуациях венозное давление должно быть низким. При большом гемоперикарде возникает так называемый парадоксальный пульс - ослабление или исчезновение пульсовой волны в момент вдоха. Таким образом, клинически острая тампонада сердца проявляется так называемой триадой Бека, включающей резкое снижение артериального давления, быстрое и значительное повышение центрального венозного давления, отсутствие пульсации сердца при рентгеноскопии грудной клетки. По данным литературы полная триада признаков встречается в 53% случаев.
О С Л О Ж Н Е Н И Я
1. Пневмоторакс – возникает при повреждении грудной стенки, через которое воздух относительно беспрепятственно может проникать в плевральную полость. Открытый пневмоторакс с большим отверстием в грудной клетке может в короткое время привести к летальному исходу. Особую опасность представляет так называемый клапанный пневмоторакс, когда рана легкого, бронха или грудной стенки образует клапан, позволяющий воздуху проникнуть в плевральную полость, но препятствующий выходу его наружу. Распространяясь по клетчатке, воздух сдавливает сердце, крупные сосуды, даже трахею, что приводит к очень тяжелым кардиореспираторным расстройствам.
2. Гемоторакс – наличие крови в плевральной полости. По мере поступления крови в плевральную полость происходит сдавление легкого вплоть до полного или почти полного его выключения из акта дыхания.
3. Гемоперикард – наличие крови в полости перикарда, по мере увеличения количества которой наступает тампонада сердца. По Г.В.Лобачеву, уже при скоплении в перикарде 200 мл крови бывают выражены симптомы тампонады сердца, а при 500 мл наступает смерть. Но имеются данные за годы ВОВ об оперированных раненых со скоплением до 1,5 и даже 3 литров жидкости в перикарде
4. Тампонада сердца – очень грозное осложнение, возникающее в результате наполнения полости перикарда кровью и блокады наполнения предсердий, резкого сокращения венозного возврата за счет сдавления предсердий.
Д И А Г Н О С Т И К А
При визуальном исследовании о возможности ранения сердца заставляет подумать наличие раны грудной клетки и локализация ее в области проекции сердца или в прекордиальной зоне. Зона, опасная в плане возможного повреждения сердца при проникающих ранениях груди определена еще Грековым И.И. (1934) и ограничивается:
Сверху – вторым ребром;
Снизу – левым подреберьем и подложечной областью;
Слева – средней подмышечной линией;
Справа – парастернальной линией.
Несмотря на то, что большинство ранений расположено на передней поверхности грудной стенки в проекции сердца, нередко встречаются случаи атипичного расположения входных отверстий, что может привести к диагностическим и тактическим ошибкам. Здесь следует привести такой редкий диагностический случай.
Больной В., 17 лет, доставлен в клинику в крайне тяжелом состоянии, без сознания, с признаками резко выраженной анемии. Отмечается умеренное кровотечение из прямой кишки. При осмотре с помощью зеркал обнаружена рана прямой кишки, проникающая в брюшную полость. Под общим обезболиванием выполнена срочная лапаротомия. В брюшной полости два литра крови со сгустками, множественные ранения толстой и тонкой кишок, желудка, рана диафрагмы, из которой свисает сгусток крови. Рана диафрагмы расширена, обнаружено ранение перикарда и левого желудочка сердца. Несмотря на струйное переливание крови, наступила остановка сердца. Реанимационные мероприятия оказались не эффективны. Впоследствии выяснено, что с хулиганской целью в прямую кишку пострадавшего был введен металлический прут.
При рентгенологическом исследовании, для которого быстро ухудшающееся состояние больного при тампонаде сердца часто не оставляет времени, но к которому при неясном диагнозе и малейшей возможности следует прибегать, отмечают увеличение обьема сердца, сглаживание сердечной талии, треугольную или шаровую форму сердечной тени. Иногда можно видеть уровень жидкости и воздух в полости сердечной сорочки или плевры - гемоперикард или гемопневмоперикард. При слепом осколочном или слепом пулевом ранении при рентгенологическом исследовании определяется локализация инородного тела. Однако далеко не во всех наблюдениях отмечаются классические (вышеуказанные) признаки тампонады сердца. По видимому это связано с наличием гемопневмоторакса, искажающего рентгенологическую картину тампонады.
При электрокардиографическом исследовании, которое имеет небольшую диагностическую ценность, но дает представление о функциональных изменениях сердца в динамике во время операции и в послеоперационном периоде, при анализе электрокардиограмм выяснено, что косвенным признаком гемоперикарда может быть снижение вольтажа зубцов ЭКГ. Инфарктоподобные изменения ЭКГ встречаются при ранениях желудочков, при этом наблюдается монофазный характер комплекса ST-T с последующим снижением интервала ST к изолинии и появлением отрицательного зубца Т. При нарушении внутрижелудочковой проводимости отмечаются зазубренность и расширение комплекса QRS.
Ценным диагностическим приемом следует признать пункцию перикарда, позволяющую выявить кровь в его полости.
Л Е Ч Е Н И Е
Операции при ранениях сердца.
При огнестрельных ранениях сердца, особенно с продолжающимся кровотечением, всегда показано срочное ушивание раны (кардиорафия). Следует помнить, что перед введением в наркоз пациента с признаками гемоперикарда или тампонады сердца обязательно необходима предварительная пункция перикарда, которая имеет диагностическое и лечебное значение. Декомпрессия перикарда нужна потому, что во время вводного наркоза и интубации трахеи изменяется внутригрудное давление, усиливается эффект тампонады, что нередко именно в этот момент и вызывает остановку сердца. Удаление из полости перикарда даже очень небольшого (20-30 мл) количества крови улучшает показатели гемодинамики и предупреждает асистолию.
Cуществует несколько способов проведения пункции перикарда:
1. способ Морфана
2. способ Лоррея
3. способ Пирогова-Делорма
4. способ Куршмана
1. Под местной анестезией 0,25%-ным раствором новокаина в положении больного полусидя делают прокол под мечевидным отростком строго по средней линии тела, затем иглу продвигают снизу косо вверх на глубину около 4 см и несколько кзади и проникают в полость перикарда. После попадания иглы в полость перикарда отсасывают кровь.
2. Больной находится в полусидячем положении. Иглу вкалывают в угол между прикреплением левого 7-го реберного хряща и основанием мечевидного отростка на глубину 1,5-2 см; затем ее направляют кверху параллельно грудной стенке и, продвинув еще на 2-3 см, попадают в полость перикарда.
3. Прокол осуществляют у самого края грудины, слева, на уровне четвертого или пятого межреберного промежутка (по А.Р. Войнич-Сяноженцкому – в шестом межреберье), направляя иглу позади грудины несколько внутрь на глубину 1,5-2 см в переднюю стенку перикарда.
4. Прокол осуществляют в левом пятом межреберном промежутке, отступя 4-6 см от края грудины. Иглу продвигают косо внутрь, почти параллельно грудной стенке.
При этом следует отметить, что два последних способа мало приемлемы так как кровь скапливается в нижних отделах сердечной сумки. Также важно отметить, что отсутствие крови в шприце не всегда исключает гемоперикард, так как нередко в сердечной сумке образуется сгусток крови.
Лечение ранений сердца может быть только оперативным. При подозрении на ранение сердца и перикарда показания к оперативному лечению становятся абсолютными. Правильность такой концепции подтверждена на практике тысячами подобных операций, произведенных в мире за 80-летний преиод. При этом опыт многочисленных лечебных учреждений показал, что ушивание раны сердца, произведенное в экстренном порядке, спасает жизнь большинству больных и снижает летальность. К тому же, промедление с операцией в таких случаях является нарушением общехирургических правил помощи при кровотечениях. Для обнажения сердца предложено много различных доступов. Лоскутные способы, а также срединное рассечение грудины слишком травматичны и сложны; в настоящее время их применяют только по особым показаниям. Потерял свое значение и чрездиафрагмальный доступ при комбинированных ранениях грудной и брюшной полости, позволяющий ушить рану верхушки сердца. Одно время довольно широко использовался вариант левосторонней торакотомии по Вильмсу-Спангару-Ле Фору. Этот способ предусматривает разрез по четвертому межреберью от левого края грудины до подмышечной линии и перпендикулярно ему второй – по левому краю грудины, пересекающий хрящи 4-го и 5-го, а иногда и 3-го ребра. В институте им. Н.В.Склифосовского несколько изменили этот способ (С.В.Лобачев, 1958), придав доступу серповидную форму, чтобы предупредить некроз тканей в месте пересечения разрезов. В последние годы большинство хирургов при операциях по поводу ранений сердца предпочитает стандартную левостороннюю переднебоковую торакотомию по четвертому или пятому межреберью с разрезом от края грудины (отступя 1,5-2 см) до средне-подмышечной линии. Это наиболее удобный и рациональный доступ, обеспечивающий манипуляции на сердце и не требующий пересечения реберных хрящей. Он обычно выполняется в течение чрезвычайно краткого времени и обеспечивает хороший подход почти ко всем отделам сердца, за исключением правого предсердия и устьев полых вен. При необходимости операционная рана может быть значительно расширена за счет пересечения одного или двух реберных хрящей или поперечного пересечения грудины. После введения в рану расширителя с целью предупреждения перелома ребер рекомендуется дополнительно рассечь межреберные мышцы по ходу разреза до задней аксиллярной линии. Данный прием дает возможность широко развести рану грудной клетки, свободно ориентироваться и осуществить необходимые мероприятия. Вскрыв плевральную полость, в ней обычно находят значительное количество крови. Если перикард растянут скопившейся кровью, напряжен, сразу же удается обнаружить и рану. Целостность перикарда иногда бывает лишь кажущейся и, следовательно, не исключает повреждения сердца. Если рана сердца не проникающая, кровоизлияние в полость перикарда редко бывает большим. При таких повреждениях из раны перикарда может свисать сгусток, по которому кровь частыми каплями стекает в плевральную полость. Реже, при небольших дефектах, наблюдается пульсирующее кровотечение. При широких и низко расположенных ранах перикарда кровь не образует больших скоплений в нем, так как довольно свободно вытекает в плевральную полость. Это обстоятельство предотвращает возникновение тампонады сердца. Обычно раны перикарда невелики, и для осмотра сердца перикард приходится вскрывать продольным разрезом по всей длине (до 8-10 см), ведя его на расстоянии 1 см кпереди или кзади от диафрагмального нерва. В момент вскрытия перикарда из его полости под давлением выбрасываются жидкая кровь и сгустки. Не теряя времени на их удаление, нужно приступить к осмотру сердца. Для этого необходимо быстро ввести левую руку в полость перикарда так, чтобы сердце своей задней поверхностью как бы легло на ладонь, а большой палец удерживал его спереди. Если рана расположена на передней или боковой поверхности сердца (чаще всего – в области левого желудочка) и из нее фонтаном извергается кровь, то до наложения шва прикрывают рану тем же пальцем. Когда повреждение невелико, кровотечение может отсутствовать вследствие закупорки раневого отверстия тромбом. Значит, при любых условиях необходим самый внимательный осмотр обнаженного сердца. Нельзя забывать и о сквозных ранениях, при которых чаще всего и бывают трагические ошибки. Обязательно нужно помнить о возможности множественных ранений сердца при наличии одной раны в перикарде, что может иметь место при нахождении ранящего инородного тела в полости или в стенке перикарда. Для ревизии задней поверхности сердца целесообразно использование способа по Ф.Л.Лежару – сердце нужно осторожно и на короткое время приподнять и вывести из полости перикарда. Сердце плохо переносит изменения положения, особенно повороты по оси, которые могут вызвать фибрилляцию и рефлекторную остановку его вследствие перегиба сосудов. Опасно и слишком энергичное потягивание книзу, ведущее к уменьшению просвета легочных вен и запустеванию полостей сердца, что также угрожает его остановкой. Перед этой манипуляцией следует оросить сердце и перикард 0,5%-ным раствором новокаина (10-15 мл). Перикард, эпикард, и плевральные листки очень чувствительны к высыханию. Поэтому их периодически увлажняют, тщательно ограничивая место вмешательства смоченными в теплом физиологическом растворе марлевыми салфетками. Если при ревизии найдено повреждение миокарда, не проникающее в полость сердца, то даже в тех случаях, когда рана кажется совершенно поверхностной и в момент обнажения сердца не кровоточит, она должна быть ушита в целях предупреждения вторичного кровотечения и аневризмы. Выполнение кардиорафии на сокращающемся сердце нередко связано со значительными техническими трудностями, особенно при массивных кровотечениях. В таких случаях наиболее широко употребляется прием, с помощью которого одновременно фиксируют сердце и останавливают кровотечение. Для этого четыре пальца левой руки помещают на задней стенке сердца, фиксируют и слегка его приподнимают, в то же время большим пальцем прижимают рану, останавливая кровотечение. Рана сердца прошивается сначала посередине одним широким швом, скрещиванием нитей которого удается добиться значительного уменьшения или остановки кровотечения (не следует сильно тянуть за лигатуры так как при прорезывании рана приобретает крестообразный вид, кровотечение усиливается). После этого накладывают узловые, П-образные или матрацные постоянные швы на рану правой рукой, крайне осторожно их завязывают (чтобы не прорезать мышцу) сразу после удаления пальца из раны. После чего держалку удаляют. При зашивании больших рваных ран сердца целесообразно наложить широкий круговой кисетный или П-образный шов. При ушивании тонкостенных предсердий предпочтение следует отдавать кисетному шву, обладающему хорошим герметизмом. При этом рану предсердия предварительно захватывают в складку мягким окончатым или треугольным зажимом. При ранении ушка сердца на его основание накладывают круговую лигатуру. В случае прорезывания швов, несмотря на осторожное и постепенное их стягивание, до сближения краев раны, в качестве подкрепляющего материала используют тефлоновые прокладки с наложением П-образных швов. C гемостатической целью к ране фиксируют фибриновую пленку, аутоткани (мышцу, перикард), используют циакриновый клей. При наложении швов на стенку сердца вблизи неповрежденных крупных ветвей коронарных артерий нельзя допускать их прошивания, так как это может привести к инфаркту миокарда и даже к остановке сердца. В этих случаях лучше всего наложить матрацные швы под коронарную артерию. Затягивать швы желательно в момент систолы. Чтобы меньше повреждать ткани, швы на рану сердца лучше всего накладывать круглыми атравматичными, тонкими или средней толщины, иглами. Вкол и выкол производят на расстоянии 0,5-0,8 см от краев раны. Игла проводится через все слои. Однако желательно не проводить нить через полость сердца на большом протяжении, так как обращенный в полость сердца отрезок нити быстро покрывается слоем фибрина. Грубый шов приводит к значительному нарушению кровоснабжения миокарда. Поверхностно наложенные швы могут стать причиной аневризмы, кроме того, в оставшейся со стороны эндокарда щели могут образовываться сгустки крови, что чревато опасностью тромбоэмболии. В качестве шовного материала более приемлемы шелк, лавсан, капрон, потому что сроки рассасывания кетгута, как показал опыт, недостаточны для обеспечения надежного срастания сердечной стенки. После ушивания раны сердца полость перикарда тщательно освобождают от крови и сгустков мягкими тампонами и обязательно промывают теплым физиологическим раствором. Перикард ушивают редкими узловыми швами капроном или шелком № 3-4 для создания достаточного оттока при возможном образовании воспалительного экссудата. Если перикард вскрывался кпереди от диафрагмального нерва, целесообразно на его задней поверхности сформировать контрапертуру. Операцию заканчивают ревизией плевральной полости и ушиванием раны грудной клетки послойно наглухо с оставлением дренажа в плевральном синусе и для аспирации воздуха во втором или третьем межреберье по среднеключичной линии. Дренажи подключают к активной аспирационной системе.
З А К Л Ю Ч Е Н И Е
Таким образом, поиск новых и усовершенствование имеющихся методов диагностики и лечения при ранениях сердца представляют не только сугубо медицинскую проблему, но и важную экономическую и социальную задачу, так как речь идет о жизни людей наиболее трудоспособного возраста.
Л И Т Е Р А Т У Р А :
1. “Проникающие ранения груди” Вагнер Е. А., Москва “Медицина” 1975 г. с.44-46;71-74.
2. “Военно-полевая хирургия” Вишневский А.А. Шрайбер М.И., Москва “Медицна” изд. 3-е 1975 г. с.242-246.
3. “Экстренная хирургия сердца и сосудов” под ред. ДЭ БЭКИ М.Е. (США), Петровского Б.В., Москва “Медицина” 1980 г. c.75-87.
4. “Военно-полевая хирургия” под ред. Лисицына К.М. Шапошникова Ю.Г., Москва “Медицина” 1982 г. c.265-267.
5. “Неотложная хирургия груди и живота” (ошибки диагностики и тактики). Кутушев Ф.Х. Гвоздев М.П. Филин В.И. Либов А.С., Ленинград “Медицина” 1984 г. c.78-81;87-90.
6. “Ранения сердца” Нифантьев О.Е. Уколов В. Г. Грушевский В.Е., Красноярск изд. Красноярского университета 1984 г.
7. “Хирургическое лечение огнестрельных повреждений груди” Колесов А.П., Бисенков Л.Н., Ленинград “Медицина” 1986 г. c.90-92.
8. “Ранения сердца” Булынин В.И. Косоногов Л.Ф. Вульф В.Н., Воронеж изд. Воронежского университета 1989 г.
9. “Опыт диагностики и лечения ранений сердца” Мерескин Н.А. Cветлаков В.И., Военно-медицинский журнал №8, 1991 г., Москва “Красная звезда” c.27-29.
10.“Оперативная хирургия и топографическая анатомия” под ред. Кованова В.В., изд. 3-е, Москва “Медицина” 1995 г. c.128-131;302-311.
11.“Избранные лекции по военной хирургии” (военно-полевая и военно-городская хирургия) Петровский Б.В., Москва “Медицина” 1998 г. c.80-84.
12. “Оперативная хирургия и топографическая анатомия” Островерхов Г.Е., Бомаш Ю.М. Лубоцкий Д.Н., Ростов-на-Дону “Феникс” Курск КГМУ 1998 г. с.423-433;462-467.